فتق دیسک قفسه سینه
خلاصه مقاله
درد نخاع سینهای معمولاً از درد نخاع گردنی یا کمری شدت کمتری دارد اما به همان اندازه شایع میباشد. با این حال، مشکلاتی را که در دیگر نواحی نخاع ممکن است پیش بیاید، به وجود نمیآورد. به همین دلیل، درد ناحیهی قفسهی سینه معمولاً به عنوان درد پایین کمر یا پا نادیده گرفته میشود. فتق دیسک توراسیک (TDH) یک واقعهی نادر است. به دلیل وجود دندهها در ناحیهی سینه، نخاع این بخش تقریباً بیحرکت است. به دلیل قطر کوچک کانال نخاعی سینهای، فتق در بیشتر کیسها منجر به مایلوپاتی میشود. TDH ممکن است شرایط مختلفی را بر اساس سطح و شدت درگیری تقلید کند.
#با_کیس_درس_بخوانیم
#Thoracic_Disk_Herniation
#بخش_اول
🧠 مقدمه
درد نخاع سینهای معمولاً از درد نخاع گردنی یا کمری شدت کمتری دارد اما به همان اندازه شایع میباشد. با این حال، مشکلاتی را که در دیگر نواحی نخاع ممکن است پیش بیاید، به وجود نمیآورد. به همین دلیل، درد ناحیهی قفسهی سینه معمولاً به عنوان درد پایین کمر یا پا نادیده گرفته میشود.
فتق دیسک توراسیک (TDH) یک واقعهی نادر است. به دلیل وجود دندهها در ناحیهی سینه، نخاع این بخش تقریباً بیحرکت است. به دلیل قطر کوچک کانال نخاعی سینهای، فتق در بیشتر کیسها منجر به مایلوپاتی میشود. TDH ممکن است شرایط مختلفی را بر اساس سطح و شدت درگیری تقلید کند.
🔰 کیس
بیمار یک زن 25 سالهی سفید پوست و چاق بود. او یک پیشینه از اختلال عملکرد مکرر مفصل ساکروایلیاک و کمری همراه درد پا با منشأ اسکلراتوژنوس داشت. این اپیزودهای درد پایین کمر و پا در پنج سالهی اخیر دو تا چهار بار رخ داده و به تدریج بدتر شده بود. در آخرین اپیزود، الگوی درد به درماتوم S1 تغییر پیدا کرده بود. با توجه به عدم پاسخ بیمار به مراقبتهای محافظتی، او به جراح اعصاب جهت بررسی فتق دیسک L5 احتمالی ارجاع داده شد. MRI یک فتق بزرگ در دیسک L5/S1 نشان داد و در نتیجه برای بیمار microdiskectomy برنامه ریزی شد. جراح یک فتق دیسک بزرگ را پیدا کرد که دور ریشهی عصبی S1 پیچیده شده بود.
جراح بدون هیچ گونه اختلال و مشکلی فتق را برطرف کرد. علائم بیمار پس از جراحی به طور کامل از بین رفت و هیچ گونه مشکل و اختلالی برای او پیش نیامد، شش ماه را بدون درد گذراند و روحیهی او بالا رفته بود. او به تمامی فعالیتهای عادی خود بدون هیچ مشکلی بازگشته بود. او برنامهی ورزشی و کاهش وزن را شروع کرده و کاملاً به برنامه و اهداف خود پایبند بود.
🔰 روند بهبود او طوری خوب پیشرفت که به همراه خانواده شش ماه بعد جراحی به سفر رفت. در آن زمان بود که او پای خود را در یک رمپ معلولان از دست داد. او ناگهانی روی نشیمنگاه خود نشست. این اتفاق باعث ایجاد تنگی در پایین کمر او شد.بیمار کمکهای اولیه را در آنجا دریافت کرده و پس از انتقال و دریافت داروهای ضد درد بدون نسخه بهتر شد. با اتمام تعطیلات و بازگشت به خانه، کمر او شروع به درد و خارش کرد. او همینطور درد دو طرفهی پا با شدت بیشتر در پای راست احساس کرد. درد پایین کمر و پا غیر اختصاصی، ملال آور و خارشی بود. درد تداوم داشت و در هفتهی دوم بعد از سقوط در حد 5/10 گزارش شد. بیمار از این میترسید که دیسک کمر او مجدداً دچار فتق شده باشد. معاینهی ارتوپدی و اعصاب انجام شد. این معاینه برای هر چیزی جز یک سفتی دوطرفه در مفصل ساکروایلیاک منفی اعلام شد. سپس برای بیمار دو هفته دورهی مانیپولاسیون با سرعت بالا، نوسان پایین و وضعیت طرفی تجویز شد. مقداری از درد کمر کاهش یافت ولی تغییری در درد پا ایجاد نشد. او برای یک معاینهی تکمیلی مجدداً به جراح اعصاب ارجاع داده شد.
🔰 جراح اعصاب تصمیم گرفت بیمار را برای MRI دوم جهت بررسی دیسک L5/S1 و تمام دیسکهای کمری دیگر را برای فتقهای احتمالی بفرستد اما هیچ فتق کمری دیگری پیدا نشد. جراح شک کرد که ممکن است سقوط باعث تشدید بافت زخم شده و برای بیمار سه سری تزریق اپیدورال استروئید تجویز کرد تا مشکل را پیدا کند. اولین تزریق علائم بیمار را فقط برای یک روز کاهش داد. تزریق دوم باعث افزایش فشار اینتراتکال شده و باعث احساس درد پایین قفسهی سینه توسط بیمار شد. سومین تزریق باعث درد شدید در قسمت پایینی و میانی نخاع سینهای و درد در هر دو پا با شدت بیشتر در پای راست شد. هیچ گونه بهبودیای با تزریق دوم و سوم ایجاد نشد. جراح سپس روش wait-and-see را توصیه کرد و برای بیمار داروهای ضد التهابی غیر استروئیدی (NSAIDs) تجویز کرد، بیمار را مرخص کرده و به او گفت در صورت نیاز بازمی گردد،#با_کیس_درس_بخوانیم
#Thoracic_Disk_Herniation
#بخش_دوم
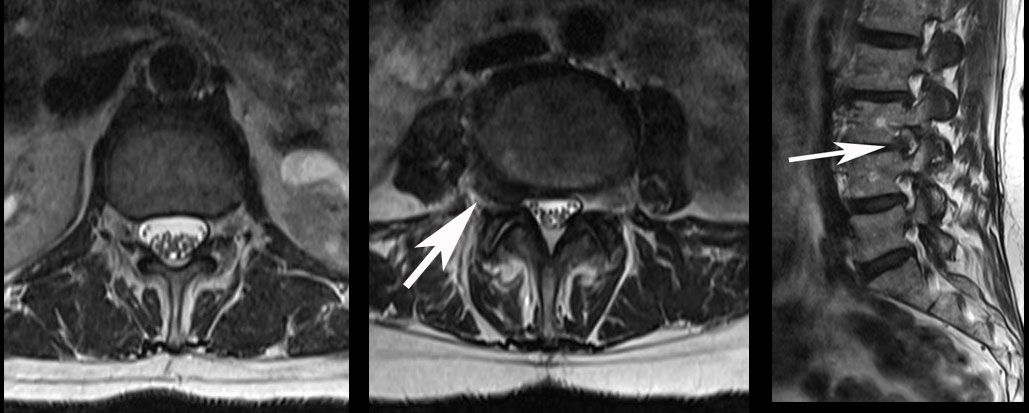
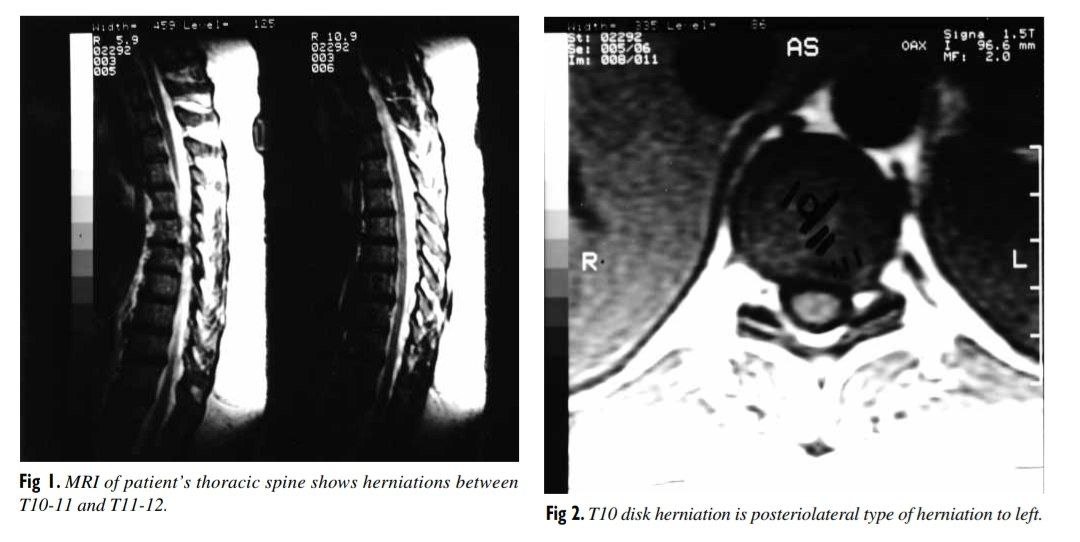
🔰 هنگامی که بیمار از درد شدید در نخاع سینهای شکایت کرد، MRI این ناحیه جهت بررسی TDH احتمالی انجام شد. بررسی حس ارتعاش، کاهش حساسیت زیر سطح T8 را نشان داد. تست ترکیبی Valsalva/seated straight-leg raise باعث ایجاد درد کانونی در T10-11 و T11-12 شد. MRI سه TDH را نشان داد که دوتای پایین علائم داشتند. درمانهای حفاظتی شامل درمانهای گالوانیک با ولتاژ بالا، درمانهای فراصوت و مانیپولاسیون ملایم با سرعت بالا و دامنهی پایین به صورت خلفی قدامی در بالا و پایین سطح فتق تجویز شد. بعد از شش هفته درمان محافظتی (15 ویزیت) بیمار بهبود 75% علائم را گزارش کرد. او هنوز از دردهای تند مکرر در کمر و پای خود هنگام انجام فعالیتهای روزانه رنج میکشید.
🔰 بیمار نگران بود که وزن و اندازهی سینههای او روی شدت TDH اثرگذار باشد. او متوجه شده بود دردش هنگامی که برای ساعتهای متوالی میایستد بدتر میشود. برای او توضیح داده شد که هر دو شرایط بیان شده ممکن است وضعیتش را بدتر کند. او درخواست ارجاع به یک جراح پلاستیک جهت مشاوره برای انجام جراحی کاهش سایز سینه و ثابت کردن شرایط و بهبود علائم کرد. همچنین برنامهی کاهش وزن و ورزش را از سر گرفت. جراح پلاستیک موافقت کرد که اندازهی سینهها میتواند در وخیم شدن فتق اثرگذار باشند و بنابراین جراحی توصیه شد. پنج پوند از بافت هر سینه برداشت شد. فشار روی قسمت میانی پشت بیمار کمتر و علائم باقی مانده از TDH از بین رفت. او بهبودی کامل پیدا کرد و فقط گاهی درد در پایین کمر از مفصل ساکروایلیاک و مقداری درد در قسمت میانی کمر با منشأ عضلانی هنگام استفادهی بیش از حد از عضلات داشت. او به کاهش وزن و ورزش ادامه داد. او سپس به زندگی طبیعی و فعالیتهای نرمال خود و دانشگاه بازگشت.
📝 تهیه کننده: دکتر مبینا محمدی کیا
📝ادیتور: دکتر مهدی مهماندوست
✨شکوه دنیای اعصاب در انجمن علمی دانشجویی جراحی اعصاب
با ما همراه باشید.✨
English:
🆔@NeurosurgeryAssociation
Persian:
🆔@Neurosurgery_Association
مقالات مرتبط
Trigeminal Neuralgia(1)
نورالژی سه قلو(Trigeminal Neuralgia) که به اختصار TN نیز شناخته میشود، یک وضعیت از درد مزمن است که با دوره های کوتاه مکررچند ثانیه تا ۲ دقیقه مشخص میشود که عصب زوج پنجم مغزی را تحت تاثیر قرار می دهد. این وضعیت تقریبا همیشه یک طرفه و مدت زمان از متغیر است. برای بیماران مبتلا به TN کلاسیک و ثانویه تصویربرداری توصیه میشود. MRI بر CT ارجحیت دارد. درمان برای بیماران مبتلا به نورالژی سه قلو به عوامل مختلفی از جمله سن، سلامت عمومی، شدت بیماری و علت زمینه ای بستگی دارد که خط اول درمان دارویی و در مراحل مقاوم به دارو توصیه به جراحی میشوند
فتق دیسک کمر
بیماران کودک به ندرت از هرنی (بیرون زدگی) دیسک کمر رنج می برند. ستون فقرات کمری با بزرگ شدن افراد ساختار و عملکرد خود را تغییر می دهد ، که باعث می شود بزرگسالان نسبت به کودکان بیشتر در معرض هرنی دیسک کمر قرار گیرند. جراحی ممکن است یک گزینه برای هرنی دیسک کمر کودکان باشد وقتی که درمان محافظه کارانه موثر نباشد. ما یک مورد نادر از بیرون زدگی دیسک کمر کودکان را گزارش کردیم که با میکرو دیسککتومی با موفقیت درمان شد.