Epilepsy ( صرع)
خلاصه مقاله
اپی لپسی عبارت است از هر نوع فعالیت همزمان و غیرطبیعی ناگهانی به صورت موضعی یا منتشر در گروههای نورونی سلسله اعصاب مرکزی که ممکن است همراه با یک سری حرکات، احساسات و تغییرات سیستم عصبی خودمختار در فرد اپی لپتیک باشد. در صورت بروز این فعالیت ناگهانی به صورت موضعی، آن را اپی لپسی موضعی و در صورت بروز این فعالیت ناگهانی به صورت منتشر و در تمام مغز، آن را اپی لپسی عمومی می خوانند.
#NeuroQuestion
#NQ
#Epilepsy
🔦تعریف
اپی لپسی عبارت است از هر نوع فعالیت همزمان و غیرطبیعی ناگهانی به صورت موضعی یا منتشر در گروههای نورونی سلسله اعصاب مرکزی که ممکن است همراه با یک سری حرکات، احساسات و تغییرات سیستم عصبی خودمختار در فرد اپی لپتیک باشد. در صورت بروز این فعالیت ناگهانی به صورت موضعی، آن را اپی لپسی موضعی و در صورت بروز این فعالیت ناگهانی به صورت منتشر و در تمام مغز، آن را اپی لپسی عمومی می خوانند.
🔦Temporal Lobe Epilepsy(TLE)
صرع لوب گیجگاهی یا صرع لوب تمپورال یک اختلال مزمن دستگاه عصبی است که با تشنج های کانونی مکرر و غیرقابل تحریک مشخص میشود که از لوب گیجگاهی مغز منشأ گرفته و حدود یک یا دو دقیقه نیز طول میکشد. این نوع صرع شایعترین شکل صرع با تشنج کانونی میباشد. تشنج کانونی در لوب گیجگاهی ممکن است به نواحی دیگر مغز نیز سرایت کند، در صورت این سرایت به تشنج کانونی دو طرفه تبدیل خواهد شد.
📃شیوع
طبق آمارهای سازمان بهداشت جهانی حداقل 50 میلیون مبتلا به صرع در جهان زندگی می کنند. شیوع اپی لپسی در کشور ما بدلایل مختلف ازجمله مسائل عفونی ، ژنتیک و ضربه ها بین 5 تا 10 درصد می باشد.
📋علائم Epilepsy
🧠تشنج بدون افزایش دما (بدون تب)
🧠حمله تشنجی کوتاه یا اختلال حافظه
🧠تشنجهای مکرر که در آن فرد کنترل مثانه و روده خود را از دست داده و پس از آن دچار خستگی مفرط میشود.
🧠 به مدت کوتاهی فرد به سؤالات و فعالیتهای اطراف واکنشی نشان نمیدهد.
🧠فرد بدون دلیل واضحی به زمین میافتد.
🧠فرد بدون وجود محرک مشخصی شروع به چشمک زدنهای شدید میکند.
🧠 مشکلات بلع بدون داشتن دلیل مشخص
🧠 به مدت کوتاهی فرد خیره شده و قادر به برقراری ارتباط نیست.
📝پاتوفیزیولوژی
فرد مبتلا به صرع به طور مکرر دچار تشنج میشود. هر عملکردی در بدن با سیستم پیام رسانی در مغز تحریک میشود. صرع زمانی اتفاق میافتد که این سیستم به دلیل خطای فعالیتهای الکتریکی در مغز مختل شود. در بسیاری از موارد، علت اصلی ابتلا به صرع هنوز ناشناخته است. برخی افراد به دلیل وجود برخی عوامل ژنتیکی ممکن است به صرع مبتلا شوند. برخی عوامل که ممکن است احتمال ابتلا به صرع را افزایش دهند عبارتند از:
👈آسیبدیدگی سر به عنوان مثال در هنگام حوادث رانندگی
👈بیماریهای مغزی مانند سکته ی مغزی یا تومور های مغزی
👈 بیماریهای عفونی به عنوان مثال ایدز و انسفالیت ویروسی
👈آسیبهای پیش از تولد یا آسیبدیدگیهای مغزی قبل از تولد
👈 اختلالات رشدی به عنوان مثال اوتیسم یا نوروفیبروماتوز، احتمال بروز این عارضه در کودکان زیر ۲ سال یا بزرگسالان بالای ۶۵ سال بیشتر از سایرین است.
چیزی که فرد مبتلا به صرع در هنگام تشنج تجربه میکند به محل آسیبدیدگی مغز و میزان و سرعت گسترش آن از ناحیه آسیبدیده بستگی دارد.
🔦علائم و انواع TLE
هنگامی که تشنج در لوب گیجگاهی شروع میشود، اثرات آن به محل دقیق نقطه مبدأ، آن بستگی دارد.
تشنجهای کانونی
تشنج های کانونی در لوب گیجگاهی نواحی کوچکی از لوب مانند آمیگدال و هیپوکامپ را درگیر میکنند.
طبقهبندی جدیدتر دو نوع تشنج با شروع کانونی را بهعنوان آگاهی کانونی و اختلال آگاهی کانونی ارائه میکند.
آگاهی کانونی به این معنی است که سطح هوشیاری در طول تشنج تغییر نمیکند. در صرع لوب گیجگاهی، تشنج کانونی معمولاً فقط باعث ایجاد احساسات غیرطبیعی میشود.
این احساسات ممکن است شامل موارد زیر میباشد:
👈احساس ناگهانی ترس و اضطراب بیدلیل
👈حالت تهوع
👈توهمات شنوایی، بینایی، بویایی
👈احساسات ناخوشایند یا سرخوشی، ترس، خشم و سایر احساسات نیز ممکن است رخ دهد. اغلب، بیمار نمیتواند احساسات را توصیف کند.
تشنجهای کانونی گاهی «آئورا» نامیده میشوند که بهعنوان علامت هشدار دهنده تشنج بعدی میباشند.
💿Imaging
شیوه تشخیص صرع لوب گیجگاهی میتواند شامل روشهای زیر باشد؛
👉CT scan
👉MRI
👉EEG
👉PET
👉MEG
تصویربرداری MRI به منظور بررسی لوب تمپورال در نمای کرونال ابلیک و با کنتراست T2FLAIR تهیه می شود افزایش سیگنال در لوب تمپورال و مخصوصا در هیپوکامپ سمت درگیردیده می شود و در تصاویر 3D T1 کاهش حجم و عریض شدن شاخ تمپورال بطن طرفی در سمت درگیر دیده می شود.
💊Management
بسیاری از داروهای خوراکی ضد تشنج برای مدیریت تشنجهای لوب تمپورال در دسترس هستند. اکثر داروهای ضد تشنج با کاهش تحریک نورونها عمل میکنند، به عنوان مثال، با مسدود کردن کانالهای سدیم سریع یا کند یا با تعدیل کانال های کلسیم یا با تقویت مهار نورونها، به عنوان مثال با تقویت اثرات انتقال دهندههای عصبی بازدارنده مانند گاما آمینوبوتریک اسید.
گردآوری و تنظیم: الهه حسینی
ادیت: دکتر فرزان فهیم
#Neurosceince🧠
#Neurology🧠
🆔 @Neurosurgery_association
مقالات مرتبط
هوش مصنوعی در کاردیومیوپاتی چقدر نقش دارد؟
مدل مبتنی بر یادگیری ماشین میتواند برای شناسایی بیمارانی که در معرض خطر ابتلا به کاردیومیوپاتی حامل آمیلوئید ترانستیترین نوع طبیعی هستند، استفاده شود.
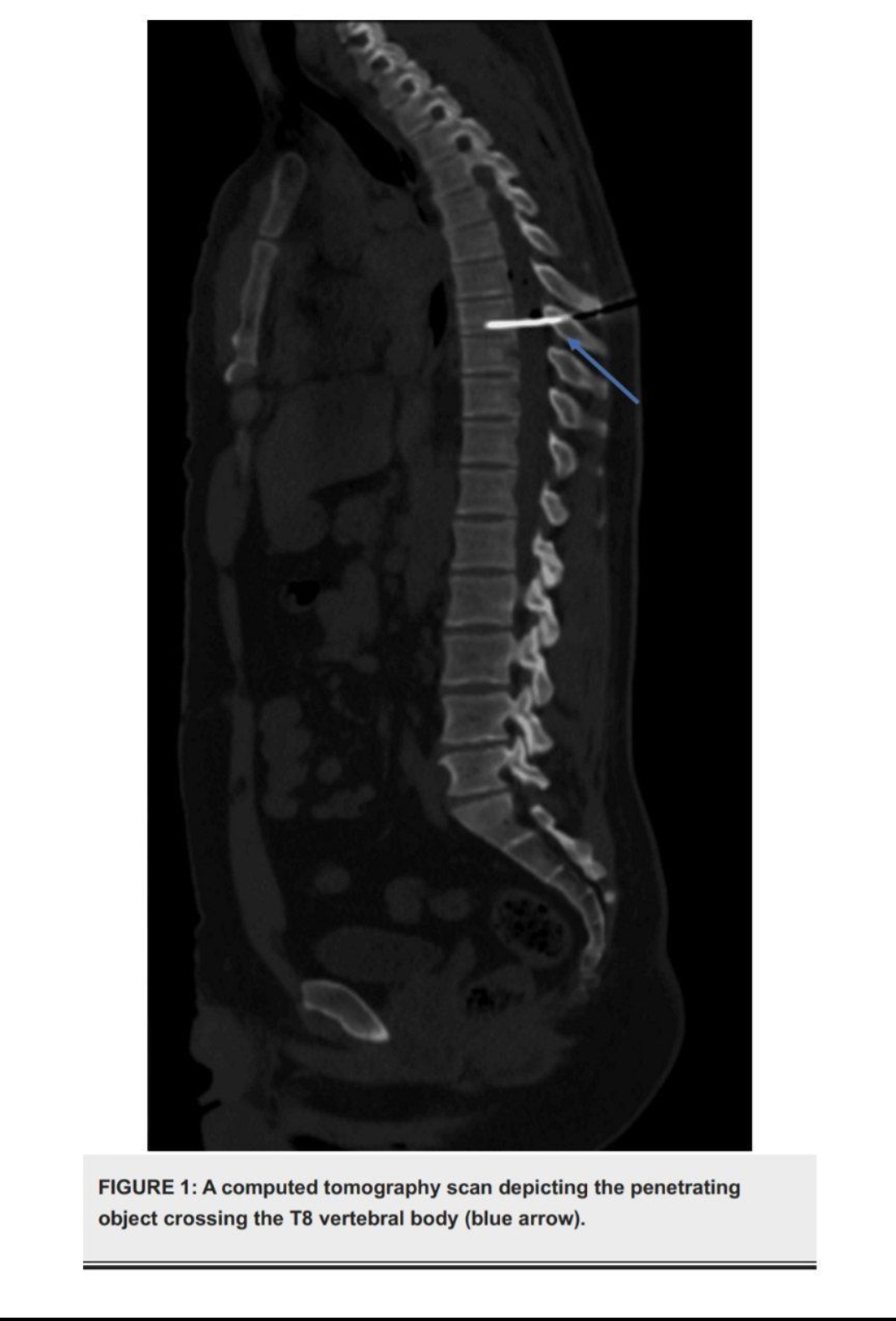
سندرم براون سکوارد به دنبال زخم ضربه خنجری به ستون فقرات قفسه سینه
یک مرد ۲۸ ساله با سابقه سوء مصرف مواد مخدر، پس از یک حادثه خشونت آمیز، دچار چندین آسیب شد که منجر به تشخیص سندرم برون-سیکرد (BSS) شد. سندرم برون-سکوآرد یک شکل نادر از آسیب نخاعی ناقص است که با فلج نورون حرکتی فوقانی یک طرفه و از دست دادن پریوستپشن (آگاهی از بدن) با نقص درد و حس دمای طرف مقابل ناشی از نیمسوز یا آسیب جانبی به نخاع مشخص میشود