ناهنجاری کیاری
خلاصه مقاله
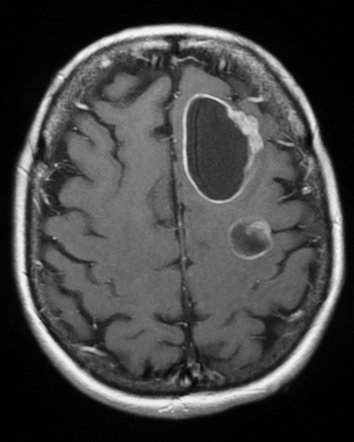
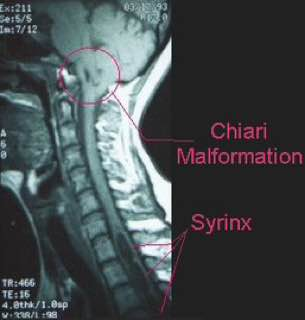
کیاری مالفورماسیون مجموعه ای از اختلالات مغز خلفی ( hidbrain) است که از هرنی تونسیل مخچه از سوراخ فورامن مگنوم تا آپلازی و آژنزی مخچه متغیر میباشد.در این مجموعه از اختلالات، علایم بالینی، یافته های تصویر برداری و جنبه های تکنیکال برای فشاربرداری (decompression) مختلفی در هر نوع از کیاری وجود دارد. چندین نوع دارد. تیپ یک : پایین آمدن تونسیل مخچه از فورامن مگنوم 5 میلیمتر یا بیشتر که سیرنگومیلیا است . علایم بصورت سردردی در پشت سر و گردن که با سرفه یا عطسه یا زورزدن ایجاد میشود و بلافاصله بعد از پایان آن ها، پایان میابد. در نوزادان و کودکانی که نمیتوانند درد خود را بیان کنند علایم آن شامل بیقراری و گریه است.نشانه های این بیماران شامل: آتاکسی، هایپررفلکسی، آتروفی، ضعف عضلانی، و اختلال عملکردی اعصاب مغزی تحتانی و از دست رفتن حس شال, اختلال حس دمایی و لمس فقط در سطحی مشاهده میشود که مسیر اسپاینوتالامیک تحت فشار قرار گرفته است.تصویر برداری انتخابی در این بیماران MRI است. در افراد نرمال و بدون علامت تونسیل مخچه میتواند تا 3 میلیمتر به پایین تر از فورامن مگنوم آمده باشد. زمانی میگوییم فتق تونسیلار رخ داده است که این پایین آمدگی 5 میلیمتر یا بیشتر باشد و در پایین آمدگی در حد فاصل 3 تا 5 میلیمتر را Borderline میگوییم.علاوه بر محل قرار گیری نوک تونسیل، شکل آن نیز مهم است. تیپ 2 : در همراهی با میلیودیسپلازی و هیدروسفالی دیده و ساختارهایی که هرنی میابند شامل:الف) ورمیس مخچه ب)ساقه ی مغزی ج) بطن چهارم هستند. علاوه بر ساختمان های عصبی مذکور ساختار های همراه آن ها نیز مانند شبکه ی کورویید، شریان بازیلار و PICA میتوانند به پایین جابجا شوند. بیماران در 5 سالگی دچار علایم ناشی از ساقه ی مغزی و یک سوم از آن ها ثانویه به نارسایی تنفسی میمیرند.از اختلال عملکرد زوج 9 و 10 مغزی دارند که میتواند تنفس، بلع و عملکرد طناب های صوتی است که میتواند در همراهی با استریدور، اپیستوتونس ونیستاگموس باشد. با طویل شدن و جابجایی به پایین ورمیس مخچه و ساقه ی مغزی، همراه با میلیومننگوسل در تمام بیماران و هیدروسفالی در اغلب بیماران و نیز وجود سیرنگومیلیا بویژه در بخش پایین نخاع گردنی بطور شایع مطرح میشود. تیپ 3 :مخچه و ساقه ی مغزی به داخل انسفالوسل قرار گرفته داخل حفره ی خلفی فتق پیدا میکند. تشخیص افتراقی این نوع از کیاری، میلومننگوسل بخش فوقانی نخاع گردنی است . تیپ 4 : آپلازی یا هایپوپلازی مخچه میباشد واندازه ی حفره ی خلفی نرمال است و هیچگونه هرنی مخچه ای وجود ندارد. تیپ 0:سیرنگومیلیا بدون وجود هرنی تونسیلار میباشد که به فشاربرداری حفره ی خلفی به خوبی پاسخ میدهد. تیپ 1.5: تونسیل مخچه با همراه با ساقه ی مغزی از فورامن مگنوم هرنی میکند
مقدمه:
کیاری مالفورماسیون مجموعه ای از اختلالات مغز خلفی ( hidbrain) است که از هرنی تونسیل مخچه از سوراخ فورامن مگنوم تا آپلازی و آژنزی مخچه متغیر میباشد.در این مجموعه از اختلالات، علایم بالینی، یافته های تصویر برداری و جنبه های تکنیکال برای فشاربرداری (decompression) مختلفی در هر نوع از کیاری وجود دارد.
تمرکز درمان در این بیماران برقراری مجدد جریان مایع مغزی نخاعی از مسیر craniocervical junction است.برای رسیدن به بهترین پیامد درمان در این دسته از بیماران باید نوع کیاری را به خوبی بتوانیم شناسایی کنیم و براساس گزینه های درمانی مناسب اقدام کنیم.
تاریخچه:
برای اولین بار در سال 1890 دکتر Hans Chiari پروفسور پاتولوژی دانشگاه پراگو در آلمان، توانست با بررسی اجساد 4 نوع آنومالی مادرزادی را بیان کند که بعد ها به مالفورماسیون کیاری مشهور شدند، طبقه بندی کند.
البته بیان این مالفورماسیون به قبل تر از دکتر هانس کیاری برمیگردد، زمانی که در قرن 16 ام پزشک و آناتومیسیتی به نام نیکولاس تولپ (Niculas Tulp) هرنی مغز خلفی را در فرد مبتلا به میلودیسپلازی را بیان کرد. بعد ها دکتر جان کله لند ( John Cleland ) در سال 1883 گزارشی از هرنی مغز خلفی همراه با هیدروسفالی را در بیمار مبتلا به میلودیسپلازی را ارائه کرد.به تدریج پروفسور جولیوس آرنولد در دانشگاه Heidelberg گزارشی از هرنی مغز خلفی در بیمار مبتلا به میلودیسپلازی را بدون وجود هیدروسفالی ارائه داد. به همین خاطر به این مالفورماسیون های حفره ی خلفی آرنولد کیاری گفته میشود که بیشتر به تیپ دوم مالفورماسیون کیاری اطلاق میگردد.
انواع کیاری:
تیپ یک مالفورماسیون کیاری:
این تیپ به پایین آمدن تونسیل مخچه از فورامن مگنوم 5 میلیمتر یا بیشتر اطلاق میشود.در این نوع بیشترین یافته ی همراهی که وجود دارد سیرنگومیلیا است اگرچه در حدود 10 درصد این بیماران نیز هیدروسفالی وجود دارد. گاهی اوقات تومور های داخل جمجمه میتواند با افزایش فشار داخل مغزی باعث رخداد این هرنی از فورامن مگنوم شود.
تیپ 2 مالفورماسیون کیاری:
نوع کیاری تقریبا همیشه در همراهی با میلیودیسپلازی و هیدروسفالی دیده میشود.در این تیپ ساختارهایی که هرنی میابند شامل:
الف) ورمیس مخچه ب)ساقه ی مغزی ج) بطن چهارم هستند. علاوه بر ساختمان های عصبی مذکور ساختار های همراه آن ها نیز مانند شبکه ی کورویید، شریان بازیلار و PICA میتوانند به پایین جابجا شوند. نکته ی قابل توجه این است که در این نوع مالفورماسیون کیاری ، حفره ی خلفی کوچکتر است و فورمان مگنوم از حد معمول بزرگتر است، بعلاوه اینکه در این بیماران در بسیاری از موارد سیرنگومیلیا نیز وجود دارد.
تیپ 3 کیاری مالفورماسیون:
این نوع از کیاری نادرترین و البته بدترین نوع است. در این نوع مخچه و ساقه ی مغزی به داخل انسفالوسل قرار گرفته داخل حفره ی خلفی فتق پیدا میکند و علاوه بر آن اختلالات آناتومیکی که در نوع دو نیز مطرح است، وجود دارد.با توجه به شدت بالای این نوع از بیماری اغلب مدیریت این بیماران از نظر قانونی و تکنیکی چالش برانگیز است با توجه به اینکه تشخیص افتراقی این نوع از کیاری، میلومننگوسل بخش فوقانی نخاع گردنی است که البته پروگنوز بهتری دارد، میباشد. بیماران مبتلا به تیپ 3 کیاری پروگنوز بسیار ضعیفی ثانویه به اختلالات حفره ی خلفی، نقائص عصبی متعدد در همراهی با تشنج و نارسایی تنفسی دارند. روش جراحی در این بیماران از همان اصول جراحی برای بستن انسفالوسل پیروی میکند.
تیپ 4 کیاری مالفورماسیون:
این نوع از کیاری برای اولین بار در سال 1886 به طبقه بندی مالفورماسیون های کیاری اضافه شد و بیانگر آپلازی یا هایپوپلازی مخچه میباشد.در این بیماران اندازه ی حفره ی خلفی نرمال است و هیچگونه هرنی مخچه ای وجود ندارد.
تیپ 0 مالفورماسیون کیاری:
این تیپ شامل سیرنگومیلیا بدون وجود هرنی تونسیلار میباشد که به فشاربرداری حفره ی خلفی به خوبی پاسخ میدهد.برای اینکه این تشخیص برای بیماران مطرح شود باید سایر علل ایجاد کننده ی سیرتکس در این بیماران رد شود. این نوع کیاری اولین بار توسط اسکندر و همراهان یان شد بطوریکه آن ها 5 بیمار را بررسی کردند که آن ها دچار اختلال در جریان مایع مغزی نخاعی در فورامن مگنوم و حفره ی خلفی شده بودند بدون اینکه هرنی تونسیلار وجود داشته باشد.همه ی 5 بیمار مذکور به دکمپرشن حفره ی خلفی همراه با دوراپلاستی بدون اینکه سیرنکس دستکاری شود یا بدون اینکه fenestration مستقیم صورت بگیرد به خوبی پاسخ دادند و در بررسی این بیماران سیرنکس و علایم بطور چشمگیری رفع شدند. مشاهده ی پاسخ بالینی مذکور به روش جراحی مذکور این دیدگاه را بوجود آورد که پاتوفیزیولوژی مشابه با کیاری وجود دارد.در این دسته از بیماران باید حتما قبل ازینکه دکمپرشن حفره ی خلفی انجام شود، سایر علل ایجاد کننده ی سیرنکس رد شود.
تیپ 1.5 کیاری مالفورماسیون:
در این نوع کیاری تونسیل مخچه با همراه با ساقه ی مغزی از فورامن مگنوم هرنی میکند.تفاوت این نوع با کیاری تیپ یک این است که در کیاری تیپ 1 ساقه ی مغزی ار فورامن مگنوم پایین نمیاید.
علایم و نشانه های بالینی:
کیاری تیپ یک:
این دسته از بیماران دارای علایم متنوعی از سردرد گرفته تا یک میلوپاتی شدید و فشار برروی ساقه ی مغزی هستند. شایع ترین علامت در این بیماران درد است که اغلب در ناحیه ی پس سری و بالای گردن احساس میشود که اغلب با مانور والسالوا مثل سرفه، عطسه و خندیدن ایجاد میشود. این درد توسط بیماران به اینگونه بیان میشود که:
(( سردردی در پشت سر و گردن که با سرفه یا عطسه یا زورزدن ایجاد میشود و بلافاصله بعد از پایان آن ها، پایان میابد.))
در نوزادان و کودکانی که نمیتوانند درد خود را بیان کنند علایم آن شامل بیقراری و گریه است.
سایر علایم شایع در این بیماران شامل ضعف و بیحسی، ناتوانی در حس کردن دما و بی ثباتی است.در این بیماران اگر بررسی های دقیق تری صورت گیرد در حدود 80 درصد از آن ها اختلالات افتالمولوژیک و اختلالات مرتبط با گوش دارند.اختلالات چشمی این بیماران شامل تاری دید، نیستاگموس، دوبینی، فلج عصلات خارجی چشم و همچنین نقائص میدان بینایی هست.شکایت های گوشی در این بیماران شامل وزوزگوش، کاهش شنوایی های متناوب، سرگیجه و تهوع است.
نشانه های این بیماران شامل: آتاکسی، هایپررفلکسی، آتروفی، ضعف عضلانی، و اختلال عملکردی اعصاب مغزی تحتانی و از دست رفتن حس شال مانند cape-like sensory loss( عدم وجود حس در شانه ها و پشت) است.اختلال حس دمایی و لمس فقط در سطحی مشاهده میشود که مسیر اسپاینوتالامیک تحت فشار قرار گرفته است. نیستاگموس به صورت پایین رو است ( downbeat) که ناشی از تحت فشار قرار گرفتن مسیر کورتیکومدولاری میباشد. همچنین رفلکس های مختل شکمی در بیمارانی که سیرنکس دارند، مشهود است. در کودکان کوچکتر از 3 سال درگیری اعصاب مغزی تحتانی شایع است و این درگیر باعث ایجاد دیسفاژی، آسپیراسیون نومونی های مکرر، خفگی، استریدور، اختلال خوردن و کاهش در رشد است. در این کودکان رفلکس gag بطور شایعی کاهش یافته است.فلج تارهای صوتی و استریدور و صدای خشن نیز وجود دارد.اختلال در این اعصاب مغزی تحتانی باعث ناپایداری در حفظ راه هوایی میشود که میتواند باعث آپنه ی خواب و در نتیجه مرگ ناگهانی در این دسته از بیماران شود.
اختلال طناب نخاعی هم میتواند بدلیل اثر فشاری مستقیم یا سیرنکس باشد که وجود آن از 30% تا 70% متغیر است.سیرنکس اغلب در ناحیه ی سرویکال یا توراکوسرویکال است.اگر سیرنکس درمان نشود میتواند باعث آسیب نخاع شود. در 305 بیماران اسکولیز در همراهی با سیرنکس وجود دارد.
کیاری تیپ 2:
کیاری تیپ 2 در بیش از 95% بیماران با میلومننگوسل وجود دارد و امروزه علت مرگ بیماران میلودیسپلازی درمان شده است.یک سوم بیماران در 5 سالگی دچار علایم ناشی از ساقه ی مغزی میشوند و یک سوم از آن ها ثانویه به نارسایی تنفسی میمیرند.حدود 20 درصد از بیماران مبتلا به کیاری تیپ 2 علایمی ناشی از اختلال عملکرد زوج 9 و 10 مغزی دارند که میتواند تنفس، بلع و عملکرد طناب های صوتی است که میتواند در همراهی با استریدور، اپیستوتونس ونیستاگموس باشد.بدتر شدن علایم بالینی همراه با اختلال عملکرد ساقه ی مغزی میتواند آسیب برگشت ناپذیری ایجاد کند که باعث مرگ شود که به درمان ها به هر روشی که باشد یا با هر سرعتی که انجام شود است. این علایم بالینی فاجعه آمیز در کودکان کوچکتر از دو سال، بویژه کوچکتر از 3 ماهه، مستقل از مقدار فشار داخل جمجمه ای و اندازه یا وسعت NTD ، شایع است. بیماران علامت دار که از زمان خطرناک 3 ماه تا 2 سالگی جان به در برده اند میتوانند بهبودی در علایم و پایدار شدن علایم را تجربه کنند.
برخلاف کیاری تیپ یک، در این بیماران ارتباط قوی بین سن بیماران و علایم وجود دارد، بطوریکه نوزادان علامتی ندارند درحالی که کودکان بزرگتر و بالغین جوان ممکن است علایمی ناشی از اختلال عملکرد مخچه ای یا طناب نخاعی داشته باشند.در این گروه از بیماران ممکن است علایم چشمی مانند استرابیسم، نیستاگموس افقی ( بویژه هنگامی که به بالا نگاه میکنند)ف اختلال در تطابق و اختلال در حرکات اپتوکینتیک نیز وجود داشته باشند.
مطالعات تصویربرداری:
کیاری تیپ 1:
برای تشخیص کیاری تیپ یک باید ضایعات فصاگیر داخل جمجمه ای، مالفورماسیون دندی-واکر و هیدروسفالی که بتواند باعث ایجاد فتق تونسیل مخچه ای شود را رد کرد.تصویر برداری انتخابی در این بیماران MRI است اگرچه برخی مواقع میتوان با کمک CT اسکن نیز کیاری تیپ یک را تشخیص داد. در افراد نرمال و بدون علامت تونسیل مخچه میتواند تا 3 میلیمتر به پایین تر از فورامن مگنوم آمده باشد. زمانی میگوییم فتق تونسیلار رخ داده است که این پایین آمدگی 5 میلیمتر یا بیشتر باشد و در پایین آمدگی در حد فاصل 3 تا 5 میلیمتر را Borderline میگوییم.
نکته ی قابل توجه این است که سن میتواند در محل قرار گیری تونسیل مخچه اثر گذار باشد و هرچه سن بیشتر میشود تونسیل مخچه، بالاتر قرار میگیرد.
سایر آنومالی های آناتومیکی همراه اگرچه نادر هستند اما باید مورد توجه قرار بگیرند، شامل:
Atlantooccipital assimilation-basilar invagination-fused cervical vertebrae
علاوه بر محل قرار گیری نوک تونسیل، شکل آن نیز مهم است. نوک تونسیل میتواند نوک تیز و کشیده شده باشد که علامت خطرناکی است یا اینکه میتواند صاف و گرد باشد که کمتر از مورد فوق نگران کننده است.بطور کلی درجه ی هرنیاسیون با میزان و شدت علایم بالینی ارتباط ندارد.سیرنگومیلیا میتواند در 30 تا 70% بیماران وجود داشته باشد. نکته ی حائز اهمیت این است که سیرنکسی که تمام ضخامت طناب نخاعی را در برگرفته است ( holocord) میتواند بدون علامت و نشانه ای باشد.
کیاری تیپ 2:
کیاری تیپ 2 با طویل شدن و جابجایی به پایین ورمیس مخچه و ساقه ی مغزی، همراه با میلیومننگوسل در تمام بیماران و هیدروسفالی در اغلب بیماران و نیز وجود سیرنگومیلیا بویژه در بخش پایین نخاع گردنی بطور شایع مطرح میشود.
آنومالی های همراه شامل منقاری شدن تکتال (tectal beaking)، ثانویه به یکی شدن کامل یا ناقص کولیکولوس به شکل نوک تیز به طرف عقب و پیچ خوردن در سطح پیوستگاه کورتیکومدولاری است. مورد مذکور ثانویه به جابجایی به پایین مدولا در پیوستگاهش با طناب نخاعی، جایی که توسط لیگامنت denticulate نسبتا فیکس میشود.مخچه از حد نرمال خودش کوچکتر است و ممکن است بالارفتن مخچه نیز اتفاق افتاده باشد.
میتوان در این تیپ کیاری آژنزی کولازال در همراهی با آنومالی های کورتکس مخ که polygyria نامیده میشود، یافت.
علاوه بر هیدروسفالی در این تیپ از کیاری، سیستم بطنی نیز دستخوش تغییراتی میشود، بطن سوم میتواند اندکی بزرگ شده باشد و شامل massa intermedia بزرگ شده باشد.بطن چهارم معمولا کوچکتر، صاف و غیر قابل دیدن و طویل تر شده که به داخل کانال گردنی گسترش یافته است.بطن های جانبی بطور غیر قرینه بزرگ تر شده است و سپتوم پلاسیدوم قابل مشاهده نمیباشد. در این نوع کیاری شاخ فرونتال واضح ( lemon sign) و بطن چهارم جابجا شده به کودال ( banana sign) بطور ملموسی در سونوگرافی جنینی مشهود است.
همچنین در این نوع کیاری بخش فوقانی کانال گردنی میتواند آنومالی هایی را نشان دهد از جمله: نبود قوس خلفی مهره ی اول، کلیپل فیل آنومالی در گروه اندکی از بیماران وجود دارد. در این بیماران کوتاهی و دمبلی شکل شدن clivus نیز مشهود است.
مقالات مرتبط
کورتیکواستروئید در متاستازهای مغزی
تجویز استروئید در بیماران مبتلا به متاستاز مغزی مستواند باعث کاهش علائم بیماران شود، بطثریکه علاوه بر کاهش ادم مغزی…..
Augmented reality in neurosurgery: واقعیت افزوده در جراحی مغز و اعصاب
نورونوگیشن به یک جراحی مغز و اعصاب ضروری برای دستیابی به حداقل تهاجم و حداکثر ایمنی تبدیل شده است. ناوبری عصبی یک مدل مجازی سه بعدی از جزئیات آناتومیک به روز شده در زمان واقعی را ارائه می دهد که در زمینه جراحی واقعی پوشانده شده است.اپراتور موظف به انتقال اطلاعات از محیط "مجازی" سیستم ناوبری به میدان جراحی واقعی است .محیط مجازی شامل ابزارهای مجازی جراحی و جزئیات آناتومی مجازی مخصوص بیمار (به طور کلی از تصاویر سه بعدی قبل از عمل به دست می آید). AR امکان ادغام داده ها از واقعیت محیطی با اطلاعات مجازی و بالعکس را فراهم می کند.این سیستمها اجازه میدهند تا پیشبینیهای سهبعدی مشتق شده از تصاویر قبل از عمل جراحی به چشمی دو طرفه از اپتیک دوچشمی میکروسکوپ عامل که دقیقاً مطابق با زمینه جراحی است پوشش دهند. .در دسترس بودن سریع اطلاعات مجازی مشتق شده از بیمار شامل گرافی های مختلف و ... که بر روی نمای میدانی جراحی قرار می گیرد به جراح در انجام اقدامات کم تهاجمی کمک میکند.به ویژه تنوع زیادی از انجام اقدامات فنی ، گزینه های معتبری را توسط جراح مغز و اعصاب برای انجام جراحی فراهم میکند مثلا، برای جراحی های مختلف(عمدتا عصبی-انکولوژیک و عصبی-عروقی) ،برای روش های مختلف درمانی(اندووسکولار،نازال،باز) و برای مراحل مختلف از همان جراحی(قسمت میکروسکوپی و قسمت ماکروسکوپی) استفاده می کند.