هوش مصنوعی در کاردیومیوپاتی چقدر نقش دارد؟

خلاصه مقاله
مدل مبتنی بر یادگیری ماشین میتواند برای شناسایی بیمارانی که در معرض خطر ابتلا به کاردیومیوپاتی حامل آمیلوئید ترانستیترین نوع طبیعی هستند، استفاده شود.
#Neuro_AI
عنوان مقاله: مدل یادگیری برای شناسایی بیماران در معرض ابتلا به کاردیومیوپاتی حامل آمیلوئید
مدل مبتنی بر یادگیری ماشین میتواند برای شناسایی بیمارانی که در معرض خطر ابتلا به کاردیومیوپاتی حامل آمیلوئید ترانستیترین نوع طبیعی هستند، استفاده شود. کاردیومیوپاتی آمیلوئیدی ترانستیترین، یک علت شایع اما اغلب ناشناختهی نارسایی قلب است که با یک پایدار کنندهی ترانستیترین قابل درمان است.
بنابراین، شناسایی بیمارانی که در معرض خطر ابتلا به این بیماری هستند و تحت آزمونهای هدفمند برای تشخیص و درمان زودهنگام قرار میگیرند، بسیار حائز اهمیت است.
در این مطالعه، نویسندگان با استفاده از یک مدل یادگیری ماشین از نوع Random Forest روی دادههای پزشکی برای شناسایی حالات محتمل کاردیومیوپاتی آمیلوئیدی ترانستیترین طبیعی ایجاد نموده اند.
این مدل در ۱۰۷۱ مورد بیمار و ۱۰۷۱ نمونه کنترلی بدون آمیلوئید جهش یافته مورد استفاده قرار گرفته و در یک مجموعه بزرگ از نمونه های ملی(۹۴۱۲ مورد بیمار و ۹۴۱۲ نمونه کنترل متناسب) و همچنین در یک مجموعه بزرگ بر اساس پروندهی الکترونیکی سلامت (۲۶۱ مورد بیمار و ۳۹۳۹۳ نمونه کنترل) تأیید شده است.
این مطالعه با هدف توسعه و تأیید یک مدل یادگیری ماشینی انجام شده است که میتواند به طور سیستماتیک کاردیومیوپاتی آمیلوئید ترانس تیرتین نوع طبیعی (ATTR-CM) را با استفاده از دادههای پزشکی شناسایی کند.
این مدل با استفاده از ICD به عنوان ویژگیها در الگوریتم Random Forest آموزش داده شد و به صورت داخلی و خارجی در گروههای مختلف آزمایش شده است. فنوتیپها و ترکیبهای فنوتیپ مرتبط با ATTR-CM بر اساس ویژگیهای منتخب شناساییشده توسط مدل تولید شدند.
هدف نهایی از ساخت این مدل، خودکار کردن شناسایی ATTR-CM با استفاده از این مدل و سایر آزمایشهای بالینی است که منجر به تشخیص و مداخله زودتر برای بیماران با ریسک بالا میشود.
نتایج نشان داده است که که این مدل در شناسایی بیماران با آمیلوئید قلبی در همه مجموعهها موثر بوده و به عنوان یک ابزار مفید برای افزایش تشخیص ابتلا به کاردیومیوپاتی آمیلوئیدی ترانستیترین در بیماران مبتلا به نارسایی قلبی ارائه شده است.
مرجع:
https://doi.org/10.1038/s41467-021-22876-9
گرد آورنده:آسیه کفاشباشی
ادیت: خانم دکتر الناز امانزاده- دکتر فرزان فهیم
مقالات مرتبط
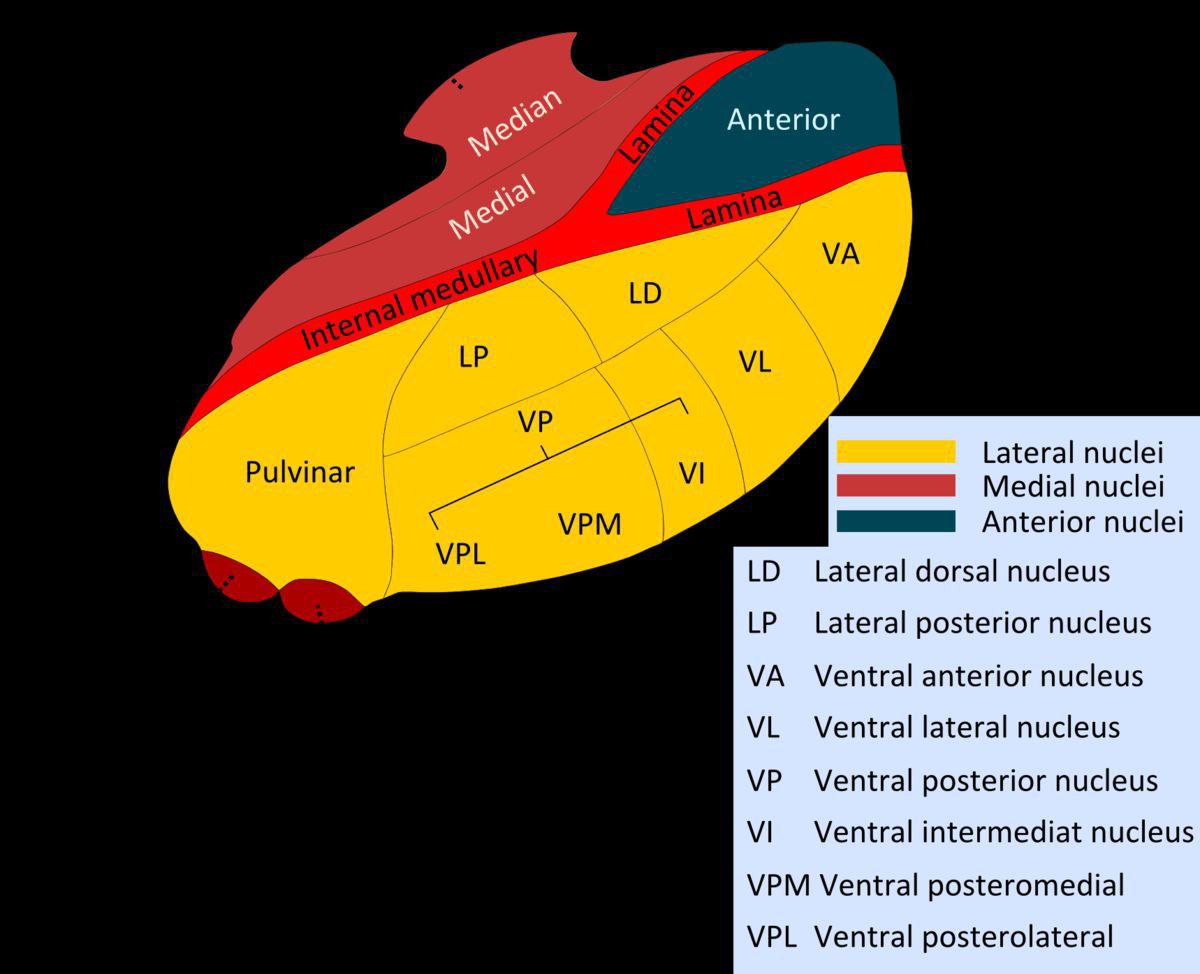
آناتومی تالاموس
تالاموس در مرکز مغز، بالای مغز میانی و زیر قشر مغز قرار دارد. این ساختار به شکل دو نیمکره است که در دو طرف خط میانی مغز قرار دارند و از طریق یک نوار بافتی به نام "مخروط تالاموس" به یکدیگر متصل میشوند
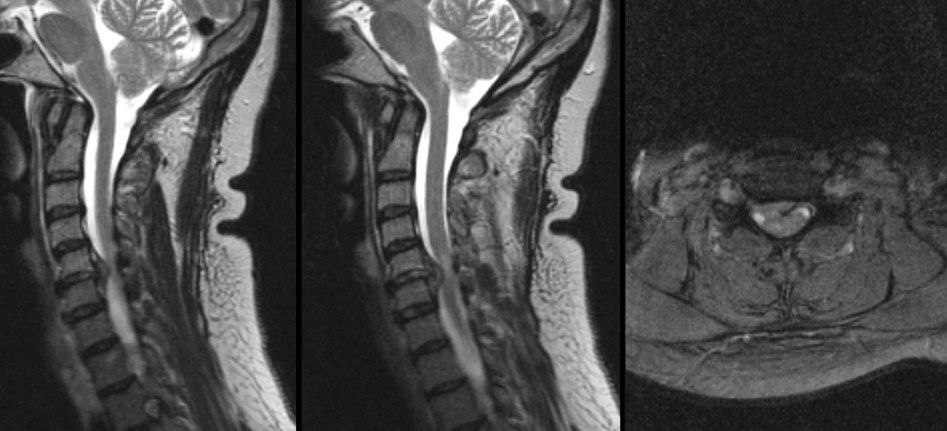
درمان جراحی فتق دیسک گردنی
فتق دیسک گردن (CDH) شکل رایج رادیکولوپاتی فشاری گردنی است که زمانی رخ می دهد که محتویات دیسک بین مهره ای به داخل کانال نخاع اکستروژن شود. میزان بروز آن بین 5 تا 20 مورد جدید در هر 1000 بزرگسال بین دهه سوم تا پنجم زندگی آنها است. رادیکولوپاتی گردنی تظاهرات متعددی دارد. بیماران ممکن است علائم معمولی مانند گردن درد موضعی (با یا بدون درد بازو) ، کاهش رفلکس، از دست دادن حس و ضعف حرکتی را گزارش کنند