شکستگی مهره C1
خلاصه مقاله
شکستگی های اطلس (شکستگی های جفرسون) زمانی اتفاق می افتد که نیروی محوری در محل اتصال اکسیپیتال-سرویکسال منتقل می شود و باعث می شود اطلس بین سطح مفصلی زاویه دار محور و کندیل های پس سری فشرده شود. شکستگی اطلس چهار قسمتی، با دو قسمت در قوس خلفی و دو قسمت در قوس قدامی، به طور کلاسیک به عنوان شکستگی جفرسون نامیده می شود. اکثر آنها نسبتاً پایدار هستند و با نقایص عصبی مرتبط نیستند و میتوان آنها را با بیحرکتی خارجی با نتایج رضایتبخش درمان کرد. شکستگی های ناپایدار جفرسون نشان دهنده آسیب شدیدتر اطلس است که زمانی رخ می دهد که رباط عرضی نیز به صورت ثانویه به میزان شکستگی C1 پاره شود. درمان این شکستگی ها به دلیل ناپایداری آتلانتواکسیال دشوارتر است. بسیاری از جراحان تثبیت این شکستگی های ناپایدار جفرسون را توصیه می کنند.
#با_کیس_درس_بخوانیم
#شکستگی_مهره_C1
#C1_Fracture
📌شرح کلی بیماری :
شکستگی های اطلس (شکستگی های جفرسون) زمانی اتفاق می افتد که نیروی محوری در محل اتصال اکسیپیتال-سرویکسال منتقل می شود و باعث می شود اطلس بین سطح مفصلی زاویه دار محور و کندیل های پس سری فشرده شود. شکستگی اطلس چهار قسمتی، با دو قسمت در قوس خلفی و دو قسمت در قوس قدامی، به طور کلاسیک به عنوان شکستگی جفرسون نامیده می شود. اکثر آنها نسبتاً پایدار هستند و با نقایص عصبی مرتبط نیستند و میتوان آنها را با بیحرکتی خارجی با نتایج رضایتبخش درمان کرد. شکستگی های ناپایدار جفرسون نشان دهنده آسیب شدیدتر اطلس است که زمانی رخ می دهد که رباط عرضی نیز به صورت ثانویه به میزان شکستگی C1 پاره شود. درمان این شکستگی ها به دلیل ناپایداری آتلانتواکسیال دشوارتر است. بسیاری از جراحان تثبیت این شکستگی های ناپایدار جفرسون را توصیه می کنند.
📃مشخصات بیمار :
بیمار مردی 62 ساله، با هوشیاری و درد گردن
📝شرح حال بیمار :
🔻مردی 62 ساله، 5 روز پس از لیز خوردن و ضربه به پشت گردن، بدون از دست دادن بیهوشی و فقط با اضهار درد در ناحیه گردن با علائم تغییر صدا و گزگز سینه به پزشک مراجعه نمود.
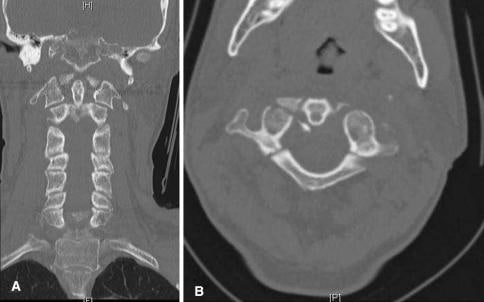
🔻پزشک رادیوگرافیهایی از گردن بیمار دریافت کرد (شکل1) که طبیعی تفسیر شد. سپس متخصص معایناتی روی ستون فقرات گردنی بیمار انجام داد که بیمار حالت تهوع را گزارش کرد.
🔻بیمار روز بعد نزد پزشک خود بازگشت. قبل از انجام یک معاینات، پزشک یک نمای دیگر از ستون فقرات بخش گردنی بیمار به دست آورد که شکستگی C1 را شناسایی کرد و بیمار در نهایت برای ارزیابی به بیمارستان منتقل شد.
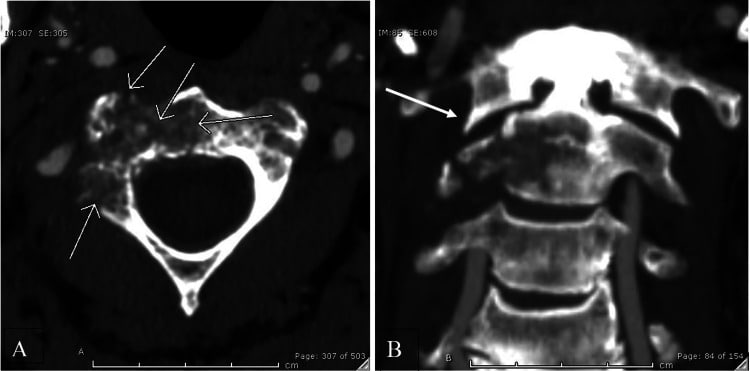
🔺در معاینه، بیمار در خم کردن و تکان دادن گردن خود مردد بود. گردنش حساس نبود و از نظر عصبی سالم بود. فیلم های ساده یک همپوشانی 14 میلی متری توده های جانبی C1-C2 را نشان دادند که تشخیص شکستگی ناپایدار جفرسون را تایید می کند. نماهای کرونر جدا شدن توده های جانبی را تایید کردند و نماهای محوری یک بریدگی استخوانی را نشان داد که نشان دهنده پارگی رباط عرضی است. از آنجایی که او قبل از مراجعه بدون ارترز گردنی راه میرفت، فیلمهای فلکسیون فعال و اکستنشن انجام شد. فیلم ها هیچ حرکتی بین C1 و C2 با فاصله آتلانتودنس 3 میلی متر نشان ندادند. هیچ حرکتی بین اکسیپوت و قوس خلفی C1 مشخص نشد.
🔺رادیوگرافی و اسکن توموگرافی بیمار بررسی شد. ماهیت ناپایدار شکستگی او توضیح داده شد و به او پیشنهاد شد بیحرکت در جلیقه هاله یا تثبیت جراحی به عنوان گزینههای درمانی ارائه شود. بیمار با هر دو گزینه مخالف بود. بنابراین، او یک یقه گردنی Miami J (Jerome Medical، Moorestown، NJ) داده شد و با معاینات بالینی ماهانه، اسکن توموگرافی کامپیوتری سه ماهه، و نماهای خمشی-اکستنشن در 6 ماه و 1 سال پس از آسیب مشاهده شد.
🔺در پیگیری 3 ماهه، بیمار تشویق شد تا گردن خود را در حد تحمل حرکت دهد و به تدریج از بستن یقه جلوگیری شود. معاینه نشان داد که او میتوانست گردن خود را در عرض سه عرض انگشت از قفسه سینهاش خم کند و فقط به حالت خنثی برسد. او گردن خود را 20 درجه دو طرفه چرخاند. گردنش سفت شده بود. تست موتور نرمال باقی ماند. اسکن های توموگرافی کامپیوتری شواهدی از بهبود قوس خلفی در سمت چپ با همپوشانی 11 میلی متری توده های جانبی C1-C2 را نشان داد. فیلمهای اکستنشن فلکسیون هیچ حرکتی در محل اتصال اکسیپیتوسرویکس و هیچ افزایشی در فاصله آتلانتودنس نشان ندادند.
🔺در پیگیری 1 ساله، بیمار استفاده از یقه را قطع کرد و همچنان بدون درد بود. معاینه نشان داد که او فقط اکستنشن به سمت خنثی، چرخش 30 درجه جانبی گردن به صورت دو طرفه و خم شدن تا دو عرض انگشت قفسه سینه داشت. رادیوگرافی لترال فلکشن اکستنشن و اسکن توموگرافی کامپیوتری بهبود کامل C1، انکیلوز در C1-C2 و هیچ شواهدی از سابلوکساسیون C1-C2 را نشان داد.
📝گردآورنده: دکتر کامیار باقری
✨شکوه دنیای اعصاب در انجمن علمی دانشجویی جراحی اعصاب
با ما همراه باشید.✨
🆔English:@NeurosurgeryAssociation
🆔Persian:@Neurosurgery_Association
مقالات مرتبط
سندروم یا بیماری تقاطع
سندرم تقاطع وضعیتی است که قسمت اول بداکتور پولیسیس لونگوس و اکستانسور پولیسیس برویسو دومکستانسور کارپی رادیالیس برویس/اکستانسور کارپی رادیالیس لانگوس, اکستنسورهای خلفی مچ را تحت تاثیر قرار می دهد.اصطکاک مکرر در محل اتصال که در آن تاندونهای کمپارتمان اول خلفی از روی کمپارتمان دوم عبور میکنند و تنوسینوویت ایجاد میکنند. این درد در ناحیه پروگزیمال و پشتی استیلوئید رادیال یا در فاصله 4 تا 6 سانتیمتری نزدیک به توبرکل لیستر مشاهده میشود. این سندرم معمولاً نتیجه تمرینات یا فعالیت های مکرر اکستنشن و فلکشن است. معمولاً در فعالیت های ورزشی مانند قایق رانی، اسکی، ورزش ها با راکت و اسب سواری دیده می شود. سندرم تقاطع یک تشخیص بالینی است، سونوگرافی اسکلتی عضلانی می تواند آن را تایید کند. مراحل اولیه تشخیص شامل معاینه فیزیکی متمرکز از آرنج، مچ دست و دست است.فناوری اولتراسوند پزشکی اسکلتی عضلانی در تشخیص و درمان می تواند کمک کند.معاینه 4 تا 6 سانتیمتری نزدیک به توبرکل لیستر قابل لمس باشد. کرپیتوس یک یافته بسیار رایج و مختص سندرم تقاطع در معاینه است.هنگام انجام تشخیص افتراقی، پروناسیون مقاوم که منجر به ایجاد مجدد درد بیمار میشود، همراه با یافتههای قابل لمس کرپیتوس در حدود 2 تا 3 سانتیمتر پروگزیمال استیلوئید رادیال، میتواند به تمایز تنوسینوویت سندرم دکوروان کمک کند. درمان، مدیریت محافظه کارانه با استراحت و اصلاح فعالیت است. تزریق کورتیکواستروئید و پرولوتراپی تحت هدایت سونوگرافی ازگزینه های تزریقی هستند، اروهای ضد التهابی در آسیب های حاد و تسکین درد مفید باشند. داروهای رایج ایبوپروفن، ناپروکسن، ملوکسیکام یا دیکلوفناک هستند. به طور معمول استراحت و اصلاح فعالیت موثرتر خواهد بود. دبریدمان و رهاسازی توسط جراحی اندیکاسیون دارد.
شکستگی C2
یک بیمار مرد 65 ساله به دلیل شروع حاد درد شدید در ناحیه کتف و گردن راست در بیمارستان بستری شد. درد علیرغم استفاده از داروهای بدون نسخه به مدت 10 روز پایدار بود. بیمار هیچ گونه بی حسی یا ضعف همراه را گزارش نکرد.