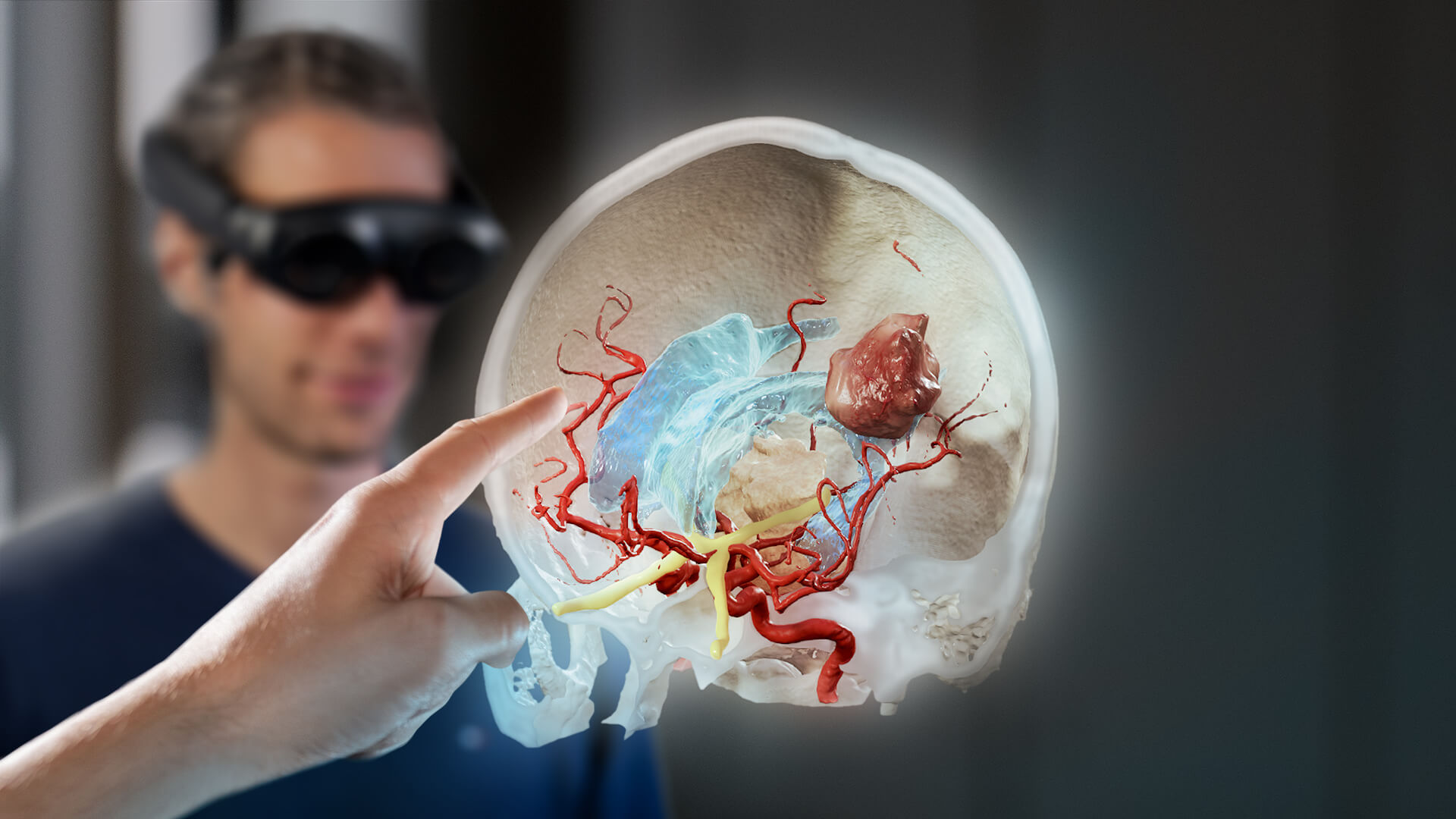
Augmented reality in neurosurgery: واقعیت افزوده در جراحی مغز و اعصاب
خلاصه مقاله
نورونوگیشن به یک جراحی مغز و اعصاب ضروری برای دستیابی به حداقل تهاجم و حداکثر ایمنی تبدیل شده است. ناوبری عصبی یک مدل مجازی سه بعدی از جزئیات آناتومیک به روز شده در زمان واقعی را ارائه می دهد که در زمینه جراحی واقعی پوشانده شده است.اپراتور موظف به انتقال اطلاعات از محیط "مجازی" سیستم ناوبری به میدان جراحی واقعی است .محیط مجازی شامل ابزارهای مجازی جراحی و جزئیات آناتومی مجازی مخصوص بیمار (به طور کلی از تصاویر سه بعدی قبل از عمل به دست می آید). AR امکان ادغام داده ها از واقعیت محیطی با اطلاعات مجازی و بالعکس را فراهم می کند.این سیستمها اجازه میدهند تا پیشبینیهای سهبعدی مشتق شده از تصاویر قبل از عمل جراحی به چشمی دو طرفه از اپتیک دوچشمی میکروسکوپ عامل که دقیقاً مطابق با زمینه جراحی است پوشش دهند. .در دسترس بودن سریع اطلاعات مجازی مشتق شده از بیمار شامل گرافی های مختلف و ... که بر روی نمای میدانی جراحی قرار می گیرد به جراح در انجام اقدامات کم تهاجمی کمک میکند.به ویژه تنوع زیادی از انجام اقدامات فنی ، گزینه های معتبری را توسط جراح مغز و اعصاب برای انجام جراحی فراهم میکند مثلا، برای جراحی های مختلف(عمدتا عصبی-انکولوژیک و عصبی-عروقی) ،برای روش های مختلف درمانی(اندووسکولار،نازال،باز) و برای مراحل مختلف از همان جراحی(قسمت میکروسکوپی و قسمت ماکروسکوپی) استفاده می کند.
مقدمه:
نورونوگیشن به یک جراحی مغز و اعصاب ضروری برای دستیابی به حداقل تهاجم و حداکثر ایمنی تبدیل شده است. ناوبری عصبی پیشرفتی قابل توجه است که یک مدل مجازی سه بعدی از جزئیات آناتومیک به روز شده در زمان واقعی را ارائه می دهد که در زمینه جراحی واقعی پوشانده شده است. ناوبری عصبی یک پیشرفت قابل توجه است.
نحوه عمل واقعیت افزوده AR
در واقع جراح مغز و اعصاب باید از میدان جراحی به یک ایستگاه کاری اختصاصی نگاه کند سپس اپراتور موظف به انتقال اطلاعات از محیط "مجازی" سیستم ناوبری به میدان جراحی واقعی است .محیط مجازی شامل ابزارهای مجازی جراحی و جزئیات آناتومی مجازی مخصوص بیمار (به طور کلی از تصاویر سه بعدی قبل از عمل به دست می آید). واقعیت افزوده (AR) امکان ادغام داده ها از واقعیت محیطی با اطلاعات مجازی و بالعکس را فراهم می کند.برای فهم بهتر موضوع میتوان گفت که حقیقت ARاین است که موجب غنی سازی واقعیت با محتویات مجازی اضافه شده می شود.در اکثر سیستم ها، منبع واقعی داده یک میکروسکوپ جراحی است این سیستمها اجازه میدهند تا پیشبینیهای سهبعدی مشتق شده از تصاویر قبل از عمل جراحی به چشمی دو طرفه از اپتیک دوچشمی میکروسکوپ عامل که دقیقاً مطابق با زمینه جراحی است پوشش دهند.برای دستیابی به تلفیقی منسجم بین تصاویر واقعی و محتوای مجازی ،این سیستم ها اپتیک میکروسکوپ و همچنین عواملی مثل فوکوس،زوم و تمام پارامترهای دوربین داخلی را رصد میکنند برخلاف سایر سیستم های ساده تر که همواره نیاز به تنظیمات دستی میباشند،همچنین تفاوت هایی بین سیستم های ناوبری عصبی سنتی و مدرن وجود دارد به این صورت که سیستم های ناوبری سنتی دارای یک نشانگر سرنیزه روی صفحه نمایش که در واقع تنها راه ارتباط بین محیط واقعی و مجازی هست می باشند که جراح برای مشاهده مطابقت بین یک نقطه مجازی و واقعی جراح نوک اشاره گر را روی یک هدف واقعی آناتومیکال قرار میدهند و مطابقت آن را با نوع مجازی مشاهده می کنند در حالی که در سیستم واقعیت افزوده(AR)مطابقت بین دنیای واقعی و مجازی رو تصاویر افزوده شده به یکدیگر به طور همزمان بدون هیچ وسیله فیزیکی اضافی به عنوان نشانگر که ممکن است منبع بالقوه آسیب در جراحی باشد انجام میشود .نوع خاصی از سیستم (AR) مبتنی بر میکروسکوپ توسط یک میکروسکوپ ردیابی عصبی که به طور منحصر به فرد به عنوان یک منبع ورودی برای نرم افزار یکپارچه سازی داده ها با مدل های مجازی قبل از عمل، عمل می کند ایجاد میشود.تصویر در میکروسکوپ نمایش داده نمیشود بلکه بر روی یک صفحه نمایش جدا از صحنه جراحی واقعی است که این احتمالا به دلیل مسائل فنی مرتبط با ارسال مجدد تصاویر افزوده شده به عنوان داده های ورودی به نمایشگر میکروسکوپ است.این سیستم های (AR)مبتنی بر میکروسکوپ دو کاستی اصلی دارند:اول اینکه خود میکروسکوپ برای بخش ماکروسکوپی اولیه جراحی شامل برش پوست،کرانیوتومی و افتتاح دورال عملی نیست و مورد دوم میکروسکوپ های فعلی فقط یک تجسم مونوسکوپی میدان جراحی را نمایش می دهند.
کاربرد:
کاربرد(AR) در جراحی اندوواسکولار شامل روی هم قرار دادن یک CT و MRI مشتق شده از مدل سه بعدی درخت وریدی و ضایعات آن در واقعیت تصویر دو بعدی که در این مورد با آنژیوگرافی به دست می آید، می باشد.از آنجایی که کرانیوتومی لازم نیست ، شیفت مغز در این زمینه کاربردی پوچ است بنابراین ، می توان آن را به عنوان یک سیستم (AR) که برای دسترسی جراحی کاملا قابل اعتماد است در نظر گرفت.
از دیگر موارد کاربرد این روش میتوان به کاربرهای عصبی-انکولوژیکی،عصبی-عروقی،غیرععصبی-انکولوژیکی،غیر عصبی-عروقی گزارش شده است و با توجه به آمار ممکن است نتیجه بگیریم که کاربردی عصبی-انکولوژیکی ریاج ترین نوع استفاده از AR در جراحی مغز و اعصاب است.
نتیجه گیری:
مقاله فعلی تایید می کند که AR یک روش قابل اعتماد در جراحی مغز و اعصاب است .در دسترس بودن سریع اطلاعات مجازی مشتق شده از بیمار شامل گرافی های مختلف و ... که بر روی نمای میدانی جراحی قرار می گیرد به جراح در انجام اقدامات کم تهاجمی کمک میکند.به ویژه تنوع زیادی از انجام اقدامات فنی ، گزینه های معتبری را توسط جراح مغز و اعصاب برای انجام جراحی فراهم میکند مثلا، برای جراحی های مختلف(عمدتا عصبی-انکولوژیک و عصبی-عروقی) ،برای روش های مختلف درمانی(اندووسکولار،نازال،باز) و برای مراحل مختلف از همان جراحی(قسمت میکروسکوپی و قسمت ماکروسکوپی) استفاده می کند.
مقالات مرتبط
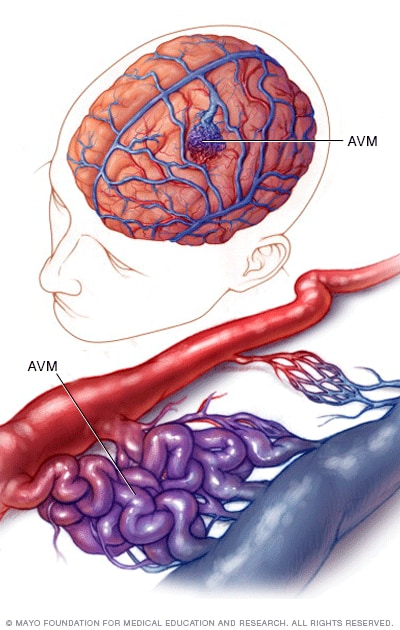
درباره ی AVM Arterio Venous Malformation
AVM در واقع اشکال در شکل گیری بستر عرپقی در مغز است که شریان ها بدون بستر مویرگی به ورید میریزند و باعث کلافک عروقی میشوند…
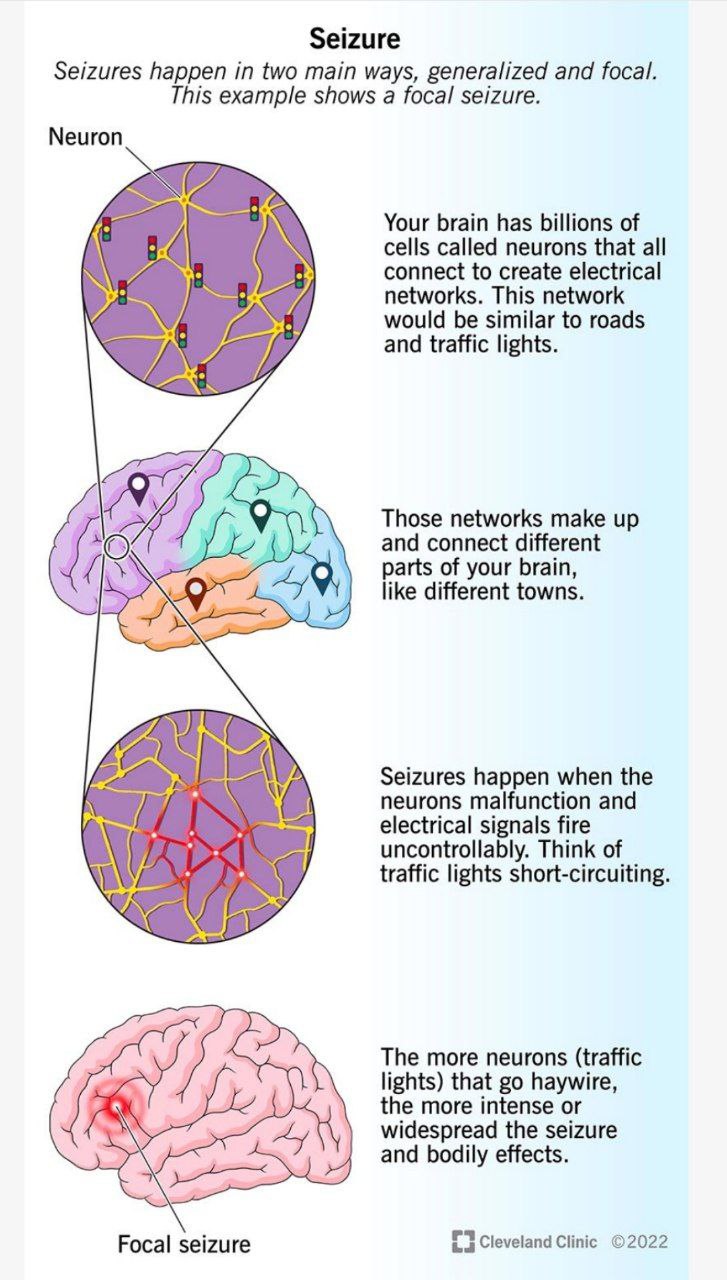
تشخیص صرع
تشنج غایب اغلب با اختلال یا از دست دادن هوشیاری همراه است که از نظر بالینی ثابت شده است که تأثیری بر ناهنجاری های حرکتی و شناختی سلول های عصبی مغز دارد. تشنج چندین رویداد اتیوپاتوفیزیولوژیک را می پذیرد که منجر به چندین تغییر عملکرد عصبی در نواحی مداری رتیکولوتالاموکورتیکال سیستم عصبی مرکزی می شود. این امر اپیزودهای رویدادهای تشنج غایب را هموار می کند. گزارش یک مورد بالینی تشنج غایب در یک بیمار بالغ 25 ساله با اختلال هوشیاری به بیمارستان مراجعه کرد. اسکن تصویربرداری رزونانس مغناطیسی مغز بیمار یک ناحیه فشار خون کانونی کوچک را در ناحیه پاراسلار راست نزدیک به سینوس کاورنوس با حساسیت خفیف در سینوسهای حفرهای چپ، ماگزیلاری راست و سینوزیت اتموئید تشخیص داد. الکتروانسفالوگرام مغز امواج نرمال با آرتیفکت الکترودی را نشان داد. بیمار با تشنج های غایب تایید شد و با اکسکاربازپین 150 میلی گرم دو بار در روز تحت درمان قرار گرفت. بیمار از تشنج بهبود یافت و با مصرف دارو ترخیص شد. در دوره 3 ماهه یک بار برای معاینه پیگیری فراخوانده می شد. ✅معرفی: تشنج دوره کوتاهی از فعالیت الکتریکی غیرطبیعی در مغز با سیگنالهای الکتریکی شدید است. به طور معمول، تشنج غایب از چند ثانیه تا چند دقیقه با از دست دادن هوشیاری و بدون هیچ تشنج مشخصی طول میکشد، اغلب در کودکان کمتر از 10 سال رخ میدهد. تشنج های غایب، توقف رفتاری آشکار، عدم پاسخگویی، پلک زدن چرخه ای پلک ها، توقف ناگهانی تکلم و حرکت، جویدن دهان، لب زدن و مالیدن انگشتان. تشخیص شامل آزمایش شمارش کامل خون، اسکن توموگرافی کامپیوتری مغز، تصویربرداری رزونانس مغناطیسی (MRI)، الکتروانسفالوگرام، و معاینه مایع مغزی نخاعی است که شواهد را فراهم میکند و به وضوح منشأ ضایعات تشنجی در مغز را نشان میدهد. پیشگیری و مدیریت تشنج غایب را می توان با استفاده از فنی توئین و کاربامازپین همراه با رژیم کتوژنیک انجام داد. ✴گزارش Case یک بیمار مرد 25 ساله با یک دوره تشنج غایب، با از دست دادن هوشیاری به مدت 2-4 دقیقه، سرگیجه و تاری دید به پزشکی عمومی مراجعه کرد. بیمار گزارش داد که پس از چند دقیقه از دست دادن هوشیاری خود دوباره به هوش آمد، اما سرگیجه همچنان ادامه داشت. بیمار استفراغ، حرکات غیر ارادی، سردرد، تب، بی اختیاری ادرار و تپش قلب نداشت