بررسی بروز و وقوع مننژیت پس از کرانیوتومی، در یک مطالعه ی گذشته نگر.
خلاصه مقاله
مننژیت یکی از شرایط اورژانسی در بیماران جراحی مغز و اعصاب است که میتواند تهدید کننده ی حیات باشد.این شرایط بویژه بعد از جراحی اعصاب دیده میشود.
شیوع و عوامل خطر مننژیت[1] پس از کرانیوتومی[2] بزرگ در چین: یک مطالعه کوهورت[3] گذشته نگر
چن چن[4]، بینگیان ژانگ[5]، شنگلی یو[6]، فنگ سون[7]، کیااولینگ روان[8]، ونهونگ ژانگ[9]، لینگ یون شاو[10]، شو چن[11]
چکیده:
زمینه:
مننژیت پس از جراحی مغز و اعصاب[12] می تواند منجر به بیماری شدید و مرگ و میر بالا شود. شیوع در مناطق مختلف متفاوت است و داده های محدودی روی مننژیت پس از کرانیوتومی بزرگ متمرکز شده است.
هدف:
این مطالعه کوهورت گذشته نگر با هدف تعیین شیوع، عوامل خطر و طیف میکروبیولوژیکی[13] مننژیت پس از کرانیوتومی در یک مرکز بالینی بزرگ جراحی مغز و اعصاب در چین انجام شد.
روش:
بیمارانی که در بخش جراحی مغز و اعصاب در بیمارستان هیواشان[14]، بزرگترین مرکز جراحی مغز و اعصاب در آسیا و اقیانوسیه، بین 1 ژانویه و 31 دسامبر 2008 تحت عمل جراحی مغز و اعصاب قرار گرفتند، انتخاب شدند. افرادی که فقط شانت[15]، بورهولز[16]، جراحی استریوتاکتیک[17]، ترانس اسفنوئیدال[18] یا جراحی ستون فقرات[19] داشتند، از مطالعه حذف شدند. سوابق پزشکی کامل هر مورد بررسی شد و اطلاعات مربوط به عوامل خطر استخراج و برای مننژیت ارزیابی شد.
یافتهها:
در مجموع 65 مننژیت در بین 755 مورد در مطالعه شناسایی شد که شیوع آن 60/8 درصد بود. خطر ابتلا به مننژیت با وجود دیابت[20] افزایش یافت (نسبت شانس [OR]، 27/6؛ 009/0 = P)، استفاده از درناژ[21] بطن خارجی (OR، 30/4؛ 003/0P =) و استفاده از درناژ کمری (OR، 23/17؛ 001/0=P). میکروارگانیسمهای ایزوله[22] شامل اسینتوباکتر بومانی[23]، انتروکوکوس اس پی[24]، استرپتوکوکوس اینترمدیوس[25] و کلبسیلا پنومونیا[26] بودند.
نتیجه گیری:
مننژیت یکی از منابع مهم عوارض و مرگ و میر پس از کرانیوتومی بزرگ است. بیماران دیابتی یا کسانی که شانت مایع مغزی نخاعی دارند، خطر بالایی برای عفونت دارند. بنابراین، شناسایی عوامل خطر در اسرع وقت به پزشکان در بهبود مراقبت از بیمار کمک می کند.
مقدمه:
مننژیت چالش بزرگی در جراحی مغز و اعصاب ایجاد کرده است که منجر به عوارض شدید با طول مدت بستری طولانی، جراحیهای متعدد و هزینههای بیمارستانی بالاتر میشود [1]. برای جراحان اهمیت دارد که عوامل خطرزا را شناسایی کرده و درمان صحیح را با توجه به بررسی موقعیت پاتوژن ها[27] پس از مشکوک شدن به عفونت ارائه دهند. بنابراین، نظارت اپیدمیولوژیک[28] باید موسسه به موسسه انجام شود.
سالانه بیش از 3000 کرانیوتومی در کلینیک ما انجام می شود. اگرچه مطالعات جامعی منتشر شده است [2-15]، با تمرکز بر ارزیابی عوامل خطر مرتبط با عفونت محل جراحی از جمله مننژیت، تنها تعداد کمی از مطالعات عوامل خاصی را برای مننژیت پس از کرانیوتومی بزرگ در نظر گرفتند [1،16]. دادههای محدود و نیازهای فوری بالینی، ازاین مطالعه حمایت کردند. هدف ما بررسی بروز مننژیت پس از کرانیوتومی در بخش جراحی مغز و اعصاب در بیمارستان هیواشان شانگهای، تجزیه و تحلیل عوامل خطر زا در ایجاد مننژیت و شناسایی این عوامل برای درمان مناسب بود.
ابزار و روش ها
بیماران
این مطالعه به صورت گذشته نگر سوابق پزشکی را در بخش جراحی مغز و اعصاب در بیمارستان هواشان دانشگاه فودان[29] در شانگهای بین 1 ژانویه و 31 دسامبر 2008 جمع آوری کرد. بیمارانی که در 7 روز اول هر ماه ترخیص شده بودند به روش نمونهگیری خوشهای همفاصله انتخاب شدند. همه بیمارانی که حداقل یک بار تحت جراحی مغز و اعصاب قرار گرفته و حداقل 7 روز پس از جراحی زنده مانده اند واجد شرایط بودند. بیمارانی که فقط کاشت شانت مایع مغزی نخاعی (CSF)، ترپاناسیون بورهول یا جراحی استریوتاکتیک مرتبط با مداخله عروقی، جراحی ترانس اسپنوئیدال یا ستون فقرات داشتند، حذف شدند.
چکیده داده ها
داده ها توسط دو محقق خلاصه و در فرم استاندارد ثبت شد و سپس توسط سه محقق دیگر در دو نسخه مورد بررسی قرار گرفت و همه آنها آموزش را پذیرفتند تا با عملکرد فرم داده ها در شروع مطالعه آشنا شوند. ما اطلاعات عمومی (سن، جنسیت، شماره پذیرش) را ثبت کردیم; مدت بستری شدن در بیمارستان; وجود بیماریهای زمینهای (نارسایی قلبی، بیماری مزمن انسدادی ریه، دیابت شیرین، نارسایی مزمن کلیه، سیروز، بیماری بافت همبند و سرطان); مقیاس کما گلاسکو[30] (GCS); استفاده قبل از عمل از کورتیکوئیدها[31]; استفاده از آنتی بیوتیک ها قبل و بعد از عمل; مدت زمان جراحی; فوریت روش (انتخابی یا اضطراری); امتیاز انجمن بیهوشی آمریکا[32] (ASA); دلایل جراحی (انکولوژیک[33]، تروما[34]، عروقی[35]، هیدروسفالی[36] و غیره); بیهوشی (عمومی[37]، اپیدورال[38] و موضعی[39]); کاشت[40] یک جسم خارجی (گیره های عروقی); تکرار عملیات; عفونت همزمان (عفونت دستگاه تنفسی تحتانی[41]، عفونت دستگاه ادراری[42]، عفونت دستگاه گوارش[43]، عفونت جریان خون[44] و عفونت زخم[45]); عمل تهاجمی (انتیوبیشن تراشه[46]، تراکئوتومی[47]، تهویه مکانیکی[48]، درناژ بطن خارجی[49] (EVD)، درناژ کمری[50] (LD)، کاتتریزاسیون[51] ادرار، کاتتر ورید مرکزی[52]، تخلیه فشار منفی موضعی[53]).
تعریف مننژیت
تعریف مننژیت باید حداقل یکی از موارد زیر را داشته باشد: 1) بیمار دارای ارگانیسمهای کشت شده از CSF یا 2) بیمار دارای یکی از علائم یا نشانه های زیر است که علت شناخته شده دیگری ندارد: تب (38/0 درجه سانتیگراد)، سردرد، علائم مننژ و حداقل یکی از موارد زیر: الف) افزایش تعداد گلبولهای سفید، افزایش پروتئین و/یا کاهش سطح گلوکز در CSF. ب) ارگانیسم هایی که روی رنگ آمیزی گرم CSF دیده می شوند.
ج) تست آنتی ژن مثبت CSF. د) ارگانیسم های کشت شده از خون. ه) تیتر آنتی بادی منفرد تشخیصی (IgM) یا افزایش 4 برابری در سرم های جفت شده (IgG) برای پاتوژن[54] [17]. ما تاریخ انجام پانچر تشخیصی کمری یا درمان تشخیصی آنتی بیوتیکی را به عنوان تاریخ مننژیت ثبت کردیم.
تحلیل آماری
داده ها در داده های Epi نسخه 1/3 ذخیره و با استفاده از نرم افزار SPSS نسخه 20/0 تجزیه و تحلیل شدند.
متغیرهای پیوسته با استفاده از آزمون t دو نمونهای و متغیرهای طبقهای با استفاده از آزمون خی دو مقایسه شدند. برای هر یک از متغیرها، نسبت شانس (OR) همراه با فاصله اطمینان 95 درصد (CI) با رگرسیون لجستیک محاسبه شد. پس از تحلیل تک متغیره، متغیرهای مستقل از طریق رگرسیون گام به گام چند متغیره انجام شد. هنگامی که متغیر پیوسته، مانند مدت زمان EVD یا LD، از نظر آماری با مننژیت پس از عمل مرتبط بود، ما متغیرهای ساختگی کدگذاری شده مناسب را برای تجزیه و تحلیل بیشتر انتخاب کردیم.
نتایج
جمعیت مورد مطالعه
در طول دوره مطالعه، 1162 بیمار که حداقل یک بار تحت جراحی مغز و اعصاب قرار گرفته بودند، نمونه گیری شدند. 20 بیمار فقط کاشت شانت CSF داشتند; 94 دارای بورهول ترپاناسیون بود. 75 مورد جراحی اینترونشنال عروقی قرار گرفتند. 158 مورد جراحی ترانس اسپنوئیدال بودند. 56 نفر جراحی ستون فقرات داشتند. دو بیمار طی 7 روز پس از جراحی فوت کردند و پرونده پزشکی 2 بیمار ناقص بود. همه 407 مورد فوق از مطالعه ما حذف شدند. 755 بیمار واجد شرایط بودند. میانگین بستری شدن در بیمارستان 65/18 روز (2-69 روز) و میانگین بستری پس از عمل 32/6 روز (1-35 روز) بود. 65 بیمار (60/8%) دچار عارضه مننژیت شدند. میانگین سنی بیماران مبتلا به مننژیت4/16± 9/40 سال بود. میانگین سنی برای افراد بدون 0/17± 8/43 سال بود (179/0 = P). 41 نفر (65/10%) از 385 مرد و 24 (49/6%) از 370 زن مننژیت را تجربه کردند (041/0 = P). میانگین بستری برای بیماران با یا بدون مننژیت 1/12± 8/28 روز و0/8 ± 7/17 روز بود (001/0> P). میانگین بستری پس از عمل برای بیماران با و بدون مننژیت 4/10± 5/22 روز و
1/6 ± 8/11 روز بود (001/0> P). دو بیمار مبتلا به مننژیت قبل از ترخیص جان خود را از دست دادند که منجر به 26/0٪ مرگ و میر شد. هیچ یک از آنها به دلیل مننژیت فوت نکردند.
تجزیه و تحلیل تک متغیره عوامل خطر مننژیت پس از کرانیوتومی بزرگ
متغیرهای دخیل در تحلیل تک متغیره در جدول 1 آورده شده است. عوامل با مقدار P کمتر از 05/0 در تجزیه و تحلیل تک متغیره شامل مردان، GCS زیر 12 سال، EVD، LD، تغذیه روده ای، مدت زمان جراحی بیش از 5/4 ساعت، تکرار عمل، استفاده از آنتی بیوتیک های حین عمل و عفونت همزمان بود. از بین موارد با عفونت همزمان، 3 مورد عفونت محل جراحی بود که هیچ کدام دچار مننژیت نشدند.
تجزیه و تحلیل چند متغیره عوامل خطر مننژیت پس از کرانیوتومی بزرگ
ما تمام عوامل با مقدار P کمتر از 2/0 را در تجزیه و تحلیل تک متغیره در تحلیل چند متغیره لجستیک قرار دادیم. جدول 2 تمام متغیرهای گنجانده شده و باقی مانده در مدل را پس از تحلیل چند متغیره و مقدار P عوامل حذف شده فهرست می کند. دیابت شیرین (OR، 27/6؛ 009/0 = P)، EVD ،(OR ، 30/4؛ 003/0= P) وLD ، ( OR، 23/17؛ 001/0= P) به عنوان عوامل خطر مستقل برای مننژیت پس از کرانیوتومی تعیین شدند. استفاده از آنتی بیوتیک های حین عمل دارای مقادیر P بین 05/0 و 1 بود. پس از تجزیه و تحلیل چند متغیره، بیمارانی که از آنتی بیوتیک استفاده می کردند میانگین سنی بالاتری داشتند (9/44 سال در مقابل 4/40 سال، 001/0 = P) و مدت زمان جراحی بیشتر (0/4 ساعت در مقابل 4/4 ساعت، 009/0 = P).
میزان عفونت مرتبط با درناژ و عوامل خطر مننژیت پس از کرانیوتومی بزرگ
از616 مورد بدون تخلیه پس از کرانیوتومی، 16 مورد مبتلا به مننژیت شدند که بروز 60/2٪ را نشان داد. هر گونه تخلیه CSF منجر به افزایش 4/20 برابری (95% فاصله اطمینان:4/37-1/11) در خطر مننژیت می شود. برای EVD، افزایش خطر 7/4 برابر (95٪ CI، 5/2 – 9/8); برای LD، 4/22 برابر بود (95٪ CI، 5/12-1/40). در مقایسه با کاتترهای بدون عفونت، کسانی که عفونت داشتند احتمال ماندن بیشتر بود (EVD، 06/10 روز در مقابل 53/5، 001/0 P =؛ LD، 21/10 روز در مقابل 73/5، 001/0=P). خطر ابتلا به عفونت مرتبط با EVD و LD با مدت زمان طولانی تر زهکشی به طور قابل توجهی افزایش یافت. جدول 3 و جدول 4 اثر طول مدت زهکشی را بر خطر ابتلا به مننژیت نشان می دهد. پس از 7 روز، خطر عفونت برای EVD و LD به ترتیب 6/15 (95٪ CI، 8/1-4/137) و 3/17(95٪ CI، 4/3-4/88) افزایش یافت.
میزان عفونت تجمعی مننژیت مربوط به EVD و LD در شکل 1 نشان داده شده است. این خطر در طی 12 روز اول در بیماران مبتلا به EVD افزایش یافت و پس از آن میزان عفونت به اوج رسید. در LD، میزان تجمعی عفونت در 13 روز اول افزایش یافت. خطر مننژیت در LD بسیار بیشتر از EVD بود.
میکروبیولوژی
از بین 65 مورد عفونت، 48 نمونه CSF از 44 بیمار (7/67%) برای تشخیص پاتوژن ارسال شد. کشت های مثبت تنها در پنج مورد از آنها مشاهده شد که نرخ مثبت 4/10٪ را به همراه داشت. ارگانیسم های متخلف دو اسینتوباکتر بومانی، یک انتروکوکوس اس پی، استرپتوکوکوس اینترمدیوس و کلبسیلا پنومونیا بودند.
بحث
بروز مننژیت پس از جراحی اعصاب در گزارش های قبلی حدود 3/0٪ تا 9/8 ٪ بود [1،5،7،8،10،12،14-16،18،19]، تنها دو مورد از آنها به دلیل معیارهای ورود مشابه برای نوع جراحی با ما قابل مقایسه هستند [1،16] 21. در این مطالعه، بروز مننژیت 6/8 درصد بود، کمی بیشتر از گزارشهایی که روی کرانیوتومی متمرکز شده بودند (8/0٪ - 5/1٪) [20]. این شیوع بیشتر ممکن است به دلیل جمعیت متفاوت بیماران و ساختار بیماری ها باشد. با توجه به اینکه بخش جراحی مغز و اعصاب در بیمارستان هواشان یکی از بزرگترین مراکز حجم در آسیا و اقیانوسیه است و بیماران شدید از سراسر چین برای درمان پزشکی ارجاع داده می شوند [21،22]، جراحیها معمولاً چالشبرانگیز، سخت و زمانبر هستند و در نتیجه میزان عفونت بالاتر میرود.
بر اساس بررسی مقالات، میزان مثبت کشت CSF بین 32% تا 94% متفاوت بود [1،12،16،19،23]. در مقایسه با این مطالعات، میکروبیولوژی مثبت در سری ما کمتر بود. ما در نظر داریم که وضعیت می تواند ارتباط نزدیکی با استفاده از آنتی بیوتیک ها داشته باشد. آنتی بیوتیک جهت پیشگیری در کشور ما بسیار مورد استفاده قرار میگیرد. از بین بیماران مبتلا به مننژیت، 57 نفر آنتی بیوتیک قبل از عمل تجویز شدند که 7/87 درصد از جمعیت آلوده را تشکیل می دادند. علاوه بر این، در مجموع 48 نمونه CSF از 44 بیمار برای کشت ارسال شد که تنها 7/67 درصد موارد را تشکیل میداد. همچنین نشان داد که تنها چهار بیمار کشت های متعدد داشتند. این دو دلیل عمدتاً منجر به این پایین بودن میکروبیولوژی شدند. ما قویاً پیشنهاد میکنیم که بیمارانی که مشکوک به مننژیت هستند باید حتما کشت CSF را انجام دهند، با توجه به اینکه نتیجه مثبت از اهمیت بالینی بالایی برخوردار است.
ارگانیسم های گرم منفی به عنوان پاتوژن های مننژیت در گروه ما غالب بودند. اگرچه آ بیومانی در مقایسه با استافیلوکوک ها کمتر شایع است، اما در 15 سال گذشته به عنوان یکی از دردسرسازترین عوامل بیماری زا برای مؤسسات مراقبت های بهداشتی در سراسر جهان ظاهر شده است [24]. علاوه بر این، در چندین مطالعه، به ویژه در مطالعات منتشر شده پس از سال 1992، میله های گرم منفی و انتروباکتریاسه نقش مهمی ایفا کردهاند [1،7،8،14-16،18،25-28]. بنابراین، یافته های ما می تواند اطلاعاتی را برای درمان مناسب در موسسه ما ارائه دهد.
عوامل خطر مستقلی که در مطالعه ما با تجزیه و تحلیل لجستیک چند متغیره شناسایی شدند عبارتند از دیابت شیرین، EVD و LD که LD بالاترین OR را داشت. طولانی تر شدن LD نشان دهنده افزایش خطر مننژیت است. به خصوص، جراحان باید توجه ویژه ای به بیماران مبتلا به شانت در بین روز 4 ام تا 13ام داشته باشند. این یافته مشابه تحقیقات اسچیدایور[55] است که در آن تحقیق دریافتند که میزان عفونت مرتبط با LD بین روزهای 4 و 9 LD بالاترین میزان است [29]. با توجه به تعداد محدود موارد مبتلا به LD در هر دو مطالعه، مطالعه ما فقط یافته های آنها را تایید کرد.
کرانیوتومی با درناژ خارجی خطر بیشتری برای عفونت دارد [2،7،9،10،14،16،27]. مطالعه ما همچنین رابطه قوی بین طول مدت EVD و مننژیت را تایید کرد. بیماران مبتلا به عفونت کاتتریزاسیون طولانی تری را نسبت به همتایان غیر عفونی خود تجربه کردند. دادهها همچنین افزایش خطر عفونت را در 10 روز اول کاتتریزاسیون نشان میدهند که پس از آن میزان عفونت ثابت شد.
به طور کلی، LD ایمن تر از EVD در نظر گرفته شده است [30]. با این حال، مطالعه ما چیز دیگری را نشان می دهد. علت آن در حال حاضر برای ما روشن نیست. اسچیدایور و همکاران توضیح قابل قبولی ارائه کردند. ممکن است به دلیل خطر بالاتر آلودگی مرتبط با موقعیت داخلی LD در مقایسه با موقعیت خارجی EVD باشد [29].
بیماران مبتلا به دیابت در گروه ما پتانسیل بالاتری برای ابتلا به مننژیت نسبت به بیمارانی دارند که دیابت ندارند. به طور کلی، بیماران مبتلا به دیابت که تحت عمل جراحی انتخابی قرار گرفتند، باید قند خون را زیر 0/11 میلی مول در لیتر در گروه ما حفظ کنند. اعتقاد بر این است که بیماران دیابتی به دلیل نقص ایمنی مستعد ابتلا به عفونت هستند. وجود دیابت به خودی خود مستعد عفونت است. بنابراین مشخص نیست که آیا یک کنترل شدید خون برای این بیماران مزایایی به همراه خواهد داشت یا خیر، که در انتظار مطالعه بیشتر است. در مجموع، نتایج ما نشان میدهد که جراحان و پرستاران باید قبل و بعد از جراحی به بیماران مبتلا به این بیماری زمینهای توجه کنند.
ما متوجه تاثیر استفاده مفید محافظتی آنتی بیوتیک های بعد از عمل در برابر مننژیت نشدیم. ولی در مقابل، در تجزیه و تحلیل تک متغیره، پروفیلاکسی آنتی بیوتیکی به عنوان یک عامل خطرزا نقش داشت. این امر ممکن است به سن بالا و طول مدت زمان بیشتر عمل جراحی در بیماران دارای آنتی بیوتیک نسبت داده شود که نشان می دهد بیماری ها جدی تر و جراحی پیچیده تر بوده است. اینکه آیا پروفیلاکسی آنتی بیوتیکی موثر است یا خیر، بحثی پایدار است. بارکر و همکاران یک متاآنالیز شامل شش کارآزمایی تصادفی شده آینده نگر یا زیر گروه کارآزمایی انجام دادند [31] 37. نسبت شانس ادغام شده 43/0 با مقدار P کمتر از 5/0 بود. بر این اساس، این تحقیق مزایای اندک آنتی بیوتیک را در پیشگیری از مننژیت پس از کرانیوتومی پیشنهاد می کند.
محدودیت مطالعه ما این واقعیت است که گذشته نگر است و به دقت داده ها در نمودارهای بالینی بستگی دارد که منجر به سوگیری انتخاب می شود. علاوه بر این، ما برخی از عوامل مورد مطالعه مانند نشت مایع مغزی نخاعی، قرار دادن چند کاتتر شانت CSF را در نظر نگرفتیم. ارزیابی نقش آنها در مننژیت غیرممکن است.
در نتیجه، مننژیت یکی از منابع مهم عوارض و مرگ و میر پس از کرانیوتومی است. در اینجا، میزان بروز مننژیت، عوامل خطر و میکروبیولوژیکی که میتوانند باعث عفونت با فراوانی در بیمارستان ما شوند را تعیین کردیم. بنابراین، شناسایی عوامل خطر مننژیت و استفاده از درمان مناسب در اسرع وقت ممکن است مراقبت از بیمار را بهبود بخشد.
نویسنده: دکتر مهرشاد مهردادیان
[1] Meningitis
[2] Craniotomy
[3] cohort
[4] Chen Chen
[5] Bingyan Zhang
[6] Shenglei Yu
[7] Feng Sun
[8] Qiaoling Ruan
[9] Wenhong Zhang
[10] Lingyun Shao
[11] Shu Chen
[12] neurosurgery
[13] microbiological
[14] Huashan
[15] shunts
[16] burr holes
[17] stereotactic surgery
[18] transsphenoidal
[19] spinal surgery
[20] diabetes
[21] drainage
[22] isolated microorganisms
[23] Acinetobacter baumannii
[24] Enterococcus sp
[25] Streptococcus intermedius
[26] Klebsiella pneumonia
[27] pathogens
[28] epidemiologic
[29] Fudan University
[30] Glasgow Coma Scale
[31] corticoids
[32] American Society of Anesthesiologists
[33] oncological
[34] trauma
[35] vascular
[36] hydrocephalus
[37] general
[38] epidural
[39] local
[40] implantation
[41] lower respiratory tract infection
[42] Urinary tract infection
[43] digestive
[44] blood stream
[45] wound
[46] tracheal intubation
[47] tracheotomy
[48] mechanical ventilation
[49] external ventricular drainage
[50] lumbar drainage
[51] catheterization
[52] central venous catheter
[53] topical negative pressure drainage
[54] pathogen
[55] Scheithauer
مقالات مرتبط
Trigeminal Neuralgia(1)
نورالژی سه قلو(Trigeminal Neuralgia) که به اختصار TN نیز شناخته میشود، یک وضعیت از درد مزمن است که با دوره های کوتاه مکررچند ثانیه تا ۲ دقیقه مشخص میشود که عصب زوج پنجم مغزی را تحت تاثیر قرار می دهد. این وضعیت تقریبا همیشه یک طرفه و مدت زمان از متغیر است. برای بیماران مبتلا به TN کلاسیک و ثانویه تصویربرداری توصیه میشود. MRI بر CT ارجحیت دارد. درمان برای بیماران مبتلا به نورالژی سه قلو به عوامل مختلفی از جمله سن، سلامت عمومی، شدت بیماری و علت زمینه ای بستگی دارد که خط اول درمان دارویی و در مراحل مقاوم به دارو توصیه به جراحی میشوند
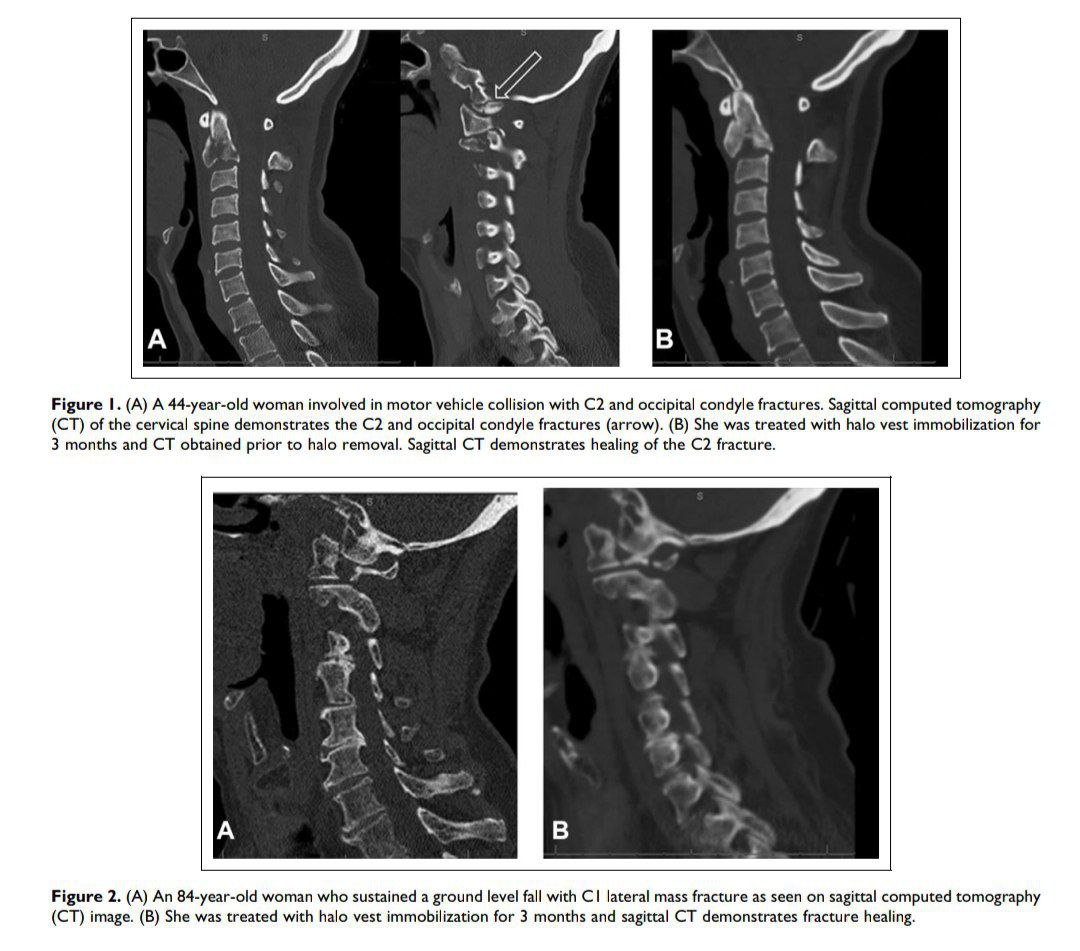
نتایج بی حرکتی هاله برای شکستگی ستون فقرات گردنی
این مطالعه با هدف ارزیابی عوارض و پیامدهای بیحرکتی هاله در بیماران مبتلا به شکستگی ستون فقرات گردنی که در مرکز ترومای سطح I تحت درمان قرار گرفتند، انجام شد. یک ارزیابی گذشته نگر از 189 بیمار تحت درمان با هاله از آگوست 2000 تا فوریه 2016 انجام شد