سکته مغزی هموراژیک
خلاصه مقاله
#با_کیس_درس_بخوانیم
#سکته_مغزی_هموراژیک
گزارش یک مورد سکته مغزی هموراژیک: یک فرآیند پیچیده بیماری و نیاز به یک رویکرد درمانی چندوجهی است.
🔰معرفی بیماری: خونریزی داخلی مغز (ICH) یا بدون خونریزی داخل بطنی (IVH) یک فرآیند بیماری بسیار ناخوشایند است که بر اثر توده و آسیب ثانویه بر روی محیط مغز رخ می دهد. از لحاظ پیشینه، جراحی تخلیه در مقایسه با درمان استاندارد پزشکی به احتمال زیاد به دلیل ضربه مغزی قابل توجه هنگام دسترسی به لخته خون، نتایج بهتری را نشان نداده است. تکنیک های کم تهاجمی اخیر راهی برای بهبود نتایج با کاهش این آسیب پیشنهاد کرده اند.
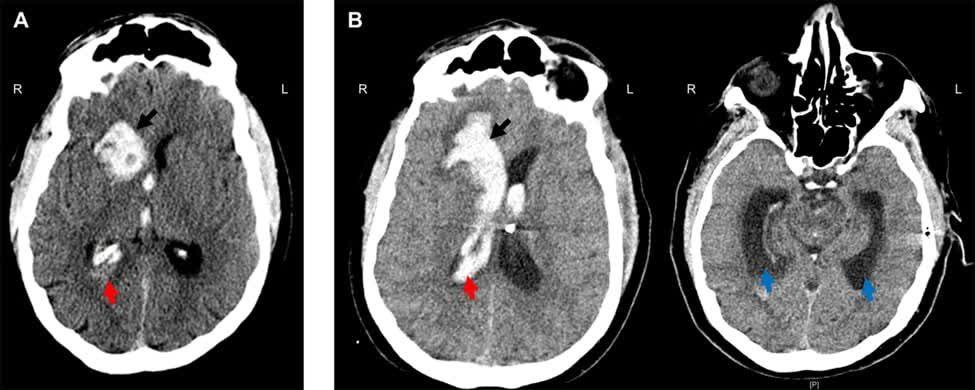
🔰شرح حال بیمار: یک مرد 62 ساله با سابقه رفلاکس معده به مری و ترومبوز ورید عمقی/آمبولی ریوی، قبل از شروع برنامه ریزی شده فوندوپلیکاسیون نیسن ، دچار سردرد ناگهانی شد، با ICH و IVH با وخامت حاد عصبی به دلیل هیدروسفالی هیچ بهبودی به دنبال تخلیه خون بطن خارجی نداشته است(شکل 1A). در مسیر بیمارستان ما، وضعیت سلامت بیمار به طور چشمگیری کاهش یافت و به محض ورود نیاز به لوله گذاری داشت. تکرار تصویربرداری برای گسترش ICH با بدتر شدن IVH و هیدروسفالی مرتبط مهم بود. تکرار تصویربرداری برای گسترش ICH با بدتر شدن IVH و هیدروسفالی مرتبط مهم بود (شکل 1B).
🔰تصویربرداری: با تکرار یک اسکن توموگرافی کامپیوتری بدون کنتراست (CT) از ناحیه سر بدتر شدن اثر توده ای از ادم پری هماتوم را نشان داد.
🔰درمان: یک تخلیه خون بطنی خارجی (EVD) گذاشته شد و بیمار در بخش مراقبتهای ویژه (ICU) بستری شد. تصویربرداری عروق برای ناهنجاری های زمینه ای منفی بود. تکرار CT از ناحیه سر شش ساعت پس از قرار دادن EVD یک بطن فرو ریخته را به دلیل تخلیه مایع مغزی نخاعی (CSF) نشان داد، اما پیشرفت ادم پری هماتوم و تغییر خط وسط را نشان داد (شکل 2). با افزایش اثر توده و عدم موفقیت در بهبود عصبی با تخلیه CSF، تصمیم گرفته شد که بیمار برای تخلیه ICH به اتاق عمل برده شود. پس از بیهوشی، یک برش منحنی 5 سانتی متری پیشانی راست پشت خط مو ایجاد شد. کرانیوتومی 4 سانتیمتری پس از شناسایی جنبه خلفی شیار فوقانی پیشانی راست و سپس معرفی غلاف و انسداد 75 میلیمتری ترانس سولکال استریوتاکتیک (برین پچ ، نیکو کورپ ، ایندیاناپولیس ، ایندیانا ) انجام شد. تحت بزرگنمایی اگزوسکوپ، عمق تحتانی هماتوم با تزریق آب و مکش ملایم تخلیه شد. یک منفذ کوچک در بطن جانبی راست شناسایی شد و از یک آندوسکوپ سفت و سخت مستقیم برای ورود به بطن برای تخلیه بیشتر لخته و تزریق آب به بطن استفاده شد. آندوسکوپ برداشته شد و پورت ترانس سولکال کمی به صورت متوالی جمع شد تا مقدار بیشتری از ICH پیشانی را در معرض دید قرار دهد. با استفاده از ساکشن، تزریق آب و و مکش ملایم تخلیه شد. یک منفذ کوچک در بطن جانبی راست شناسایی شد و از یک آندوسکوپ سفت و سخت مستقیم برای ورود به بطن برای تخلیه بیشتر لخته و تزریق آب به بطن استفاده شد. آندوسکوپ برداشته شد و پورت ترانس سولکال کمی به صورت متوالی جمع شد تا مقدار بیشتری از ICH پیشانی را در معرض دید قرار دهد. با استفاده از ساکشن، تزریق آب و دستگاه رزکسیون برش جانبی (میریاد، نیکو کورپ، ایندیاناپولیس، ایندیانا)، باقیمانده هماتوم پارانشیمی استخراج شد. CT از ناحیه سر بعد از عمل تقریباً حذف کامل ICH و IVH از بطن جانبی راست اما با باقیمانده هماتوم عمدتاً در بطن جانبی چپ و سوم را نشان داد (شکل 3). با توجه به تداوم IVH بطن سوم، بیمار در روز دوم بعد از عمل tPA داخل نخاعی (دو دوز، 1 میلی گرم، هر دوز، به فاصله 9 ساعت) دریافت کرد و سپس با قطع موفق از منبع و حذف تخلیه کننده بطنی. پس از سه روز، بیمار به یک بخش بیمارستان مراقبت های حاد طولانی مدت فرستاده شد. در ویزیت پیگیری سه ماهه، بیمار به یک مرکز پرستاری ماهر منتقل شده بود. در ویزیت پیگیری پنج ماهه، بیمار در خانه زندگی میکرد، از نظر عصبی دست نخورده به جز افتادگی خفیف صورت و عدم تعادل خفیف راه رفتن با هدف بازگشت به کار در ماه آینده. در هر پیگیری، CT سر در هر ویزیت سرپایی برای هیدروسفالی منفی بود.
🔰نتیجه گیری: اثربخشی مدیریت جراحی ICH را میتوان با استفاده از یک رویکرد چند وجهی برای پرداختن به ویژگیهای مختلف سکته هموراژیک بهبود بخشید.
گردآورنده: دکتر مهرشاد مهردادیان
ادیتور: دکتر مهدی مهماندوست
مارا به دوستان خود معرفی کنید…🌱
🆔@NeurosurgeryAssociation
🆔@Neurosurgery_association
مقالات مرتبط
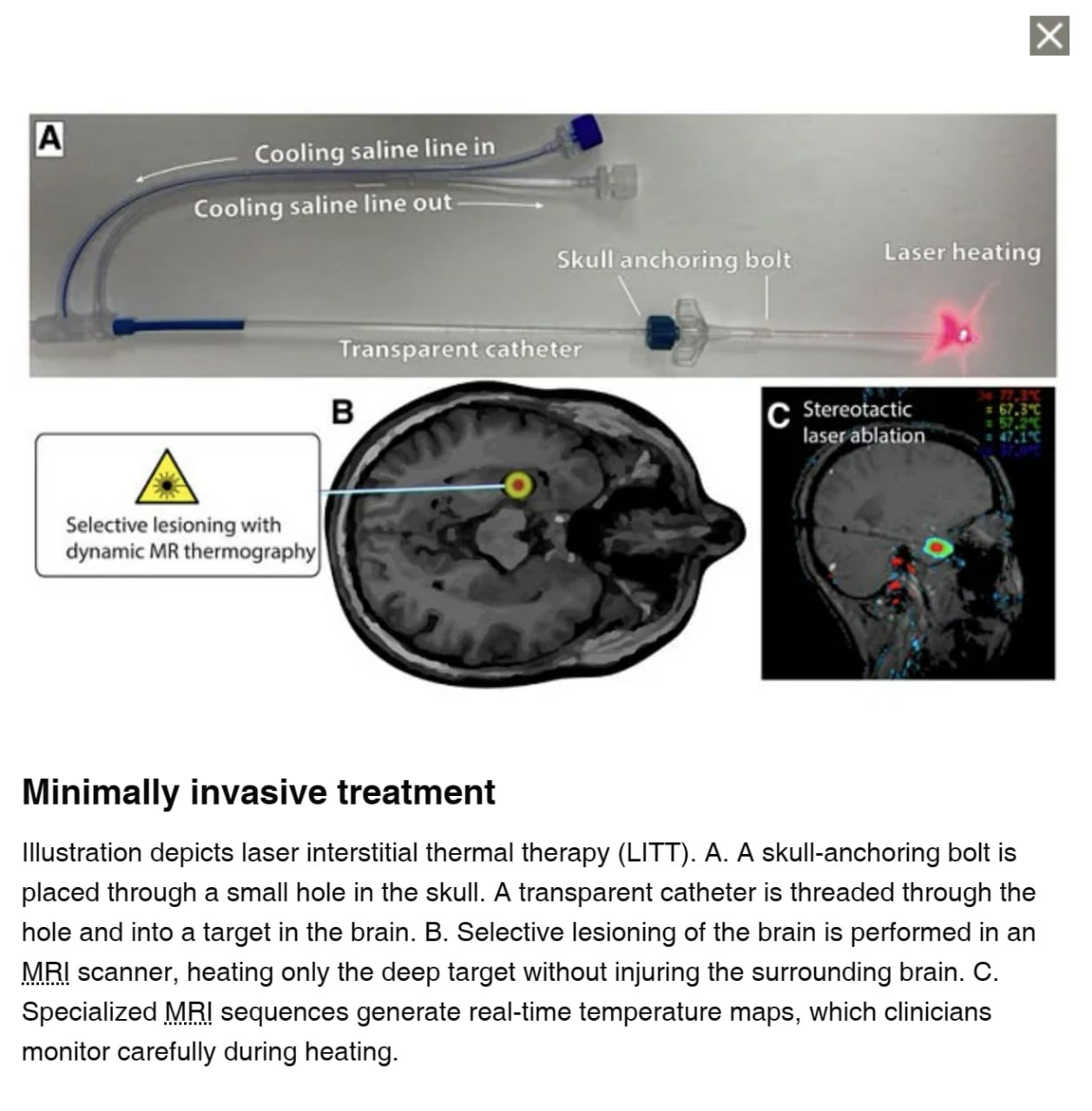
فناوری پیشرفته بهبود بیماران مبتلا به صرع مقاوم به دارو
مایو کلینیک از فناوری های پیشرفته برای بهبود درمان بیماران مبتلا به صرع مقاوم به دارو استفاده می کند. رویکرد کلینیک حول دو جزء کلیدی می چرخد: روش های تصویربرداری پیشرفته و تحریک عصبی و همچنین درمان های Ablative .
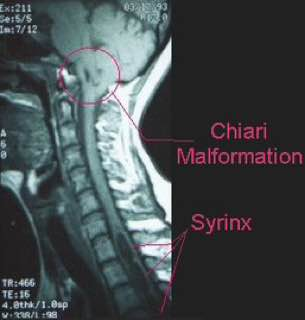
ناهنجاری کیاری
کیاری مالفورماسیون مجموعه ای از اختلالات مغز خلفی ( hidbrain) است که از هرنی تونسیل مخچه از سوراخ فورامن مگنوم تا آپلازی و آژنزی مخچه متغیر میباشد.در این مجموعه از اختلالات، علایم بالینی، یافته های تصویر برداری و جنبه های تکنیکال برای فشاربرداری (decompression) مختلفی در هر نوع از کیاری وجود دارد. چندین نوع دارد. تیپ یک : پایین آمدن تونسیل مخچه از فورامن مگنوم 5 میلیمتر یا بیشتر که سیرنگومیلیا است . علایم بصورت سردردی در پشت سر و گردن که با سرفه یا عطسه یا زورزدن ایجاد میشود و بلافاصله بعد از پایان آن ها، پایان میابد. در نوزادان و کودکانی که نمیتوانند درد خود را بیان کنند علایم آن شامل بیقراری و گریه است.نشانه های این بیماران شامل: آتاکسی، هایپررفلکسی، آتروفی، ضعف عضلانی، و اختلال عملکردی اعصاب مغزی تحتانی و از دست رفتن حس شال, اختلال حس دمایی و لمس فقط در سطحی مشاهده میشود که مسیر اسپاینوتالامیک تحت فشار قرار گرفته است.تصویر برداری انتخابی در این بیماران MRI است. در افراد نرمال و بدون علامت تونسیل مخچه میتواند تا 3 میلیمتر به پایین تر از فورامن مگنوم آمده باشد. زمانی میگوییم فتق تونسیلار رخ داده است که این پایین آمدگی 5 میلیمتر یا بیشتر باشد و در پایین آمدگی در حد فاصل 3 تا 5 میلیمتر را Borderline میگوییم.علاوه بر محل قرار گیری نوک تونسیل، شکل آن نیز مهم است. تیپ 2 : در همراهی با میلیودیسپلازی و هیدروسفالی دیده و ساختارهایی که هرنی میابند شامل:الف) ورمیس مخچه ب)ساقه ی مغزی ج) بطن چهارم هستند. علاوه بر ساختمان های عصبی مذکور ساختار های همراه آن ها نیز مانند شبکه ی کورویید، شریان بازیلار و PICA میتوانند به پایین جابجا شوند. بیماران در 5 سالگی دچار علایم ناشی از ساقه ی مغزی و یک سوم از آن ها ثانویه به نارسایی تنفسی میمیرند.از اختلال عملکرد زوج 9 و 10 مغزی دارند که میتواند تنفس، بلع و عملکرد طناب های صوتی است که میتواند در همراهی با استریدور، اپیستوتونس ونیستاگموس باشد. با طویل شدن و جابجایی به پایین ورمیس مخچه و ساقه ی مغزی، همراه با میلیومننگوسل در تمام بیماران و هیدروسفالی در اغلب بیماران و نیز وجود سیرنگومیلیا بویژه در بخش پایین نخاع گردنی بطور شایع مطرح میشود. تیپ 3 :مخچه و ساقه ی مغزی به داخل انسفالوسل قرار گرفته داخل حفره ی خلفی فتق پیدا میکند. تشخیص افتراقی این نوع از کیاری، میلومننگوسل بخش فوقانی نخاع گردنی است . تیپ 4 : آپلازی یا هایپوپلازی مخچه میباشد واندازه ی حفره ی خلفی نرمال است و هیچگونه هرنی مخچه ای وجود ندارد. تیپ 0:سیرنگومیلیا بدون وجود هرنی تونسیلار میباشد که به فشاربرداری حفره ی خلفی به خوبی پاسخ میدهد. تیپ 1.5: تونسیل مخچه با همراه با ساقه ی مغزی از فورامن مگنوم هرنی میکند